מה אתה יכול לאכול במהלך הריון טרומבופיליה. טיפול בטרומבופיליה בנשים בהריון
מחלות, שכן חסינותה מופחתת באופן משמעותי. לכן, הרופאים תמיד ממליצים בחום לאמהות לעתיד בנוכחות מחלות כרוניות בגוף לתכנן הריון. המשמעות היא בדיקה רפואית יסודית וזיהוי בעיות אפשריות על מנת לרפא אותן, להכין את הגוף להולדת ילד. ואכן, במהלך ההריון יהיה קשה לטפל במחלות עקב ההשפעה השלילית של תרופות על העובר. אז מה מאיים על האם לעתיד עם תרומבופיליה? מהי מחלה זו וכיצד לטפל בה לנשים בהריון?
בקצרה על תרומבופיליה
טרומבופיליה מתייחסת להפרעות בגוף הגורמות לו ליצור קרישי דם (חסימות). המחלה יכולה להיות מופעלת על ידי כשלים גנטיים או כשלים בעלי אופי פיזיולוגי. המחלה מתבטאת בדרכים שונות. לעתים קרובות מאוד, זה לא מתפרסם כלל, ובמקרה של פציעות, ניתוחים, הריון, עלולות להיווצר בעיות בריאות מסוכנות עקב הפרה זו.
ישנם מספר סוגים של תרומבופיליה. זה יכול להיות נרכש ותורשתי (מולד). נרכש נוצר כתוצאה מפציעות וניתוחים, ותורשתית מועברת לאדם בירושה או מופיעה כתוצאה ממוטציות שונות. במקרה האחרון, הרופאים מדברים על הפרעות ברמה הגנטית.
בנוסף לחלוקה לעיל של תרומבופיליה, בהתאם לגורמים להתרחשות, יש סיווג נוסף של המחלה:
- טרומבופיליה המטוגנית. סוג זה שלה הוא המסוכן ביותר, ובמיוחד לנשים בהריון. זה יכול להוביל לנכות או למוות.
- תרומבופיליה של כלי דם. סוג זה כולל טרשת עורקים ודלקת כלי דם.
- תרומבופיליה המודינמית קשורה להפרעות במחזור הדם.
מה הסיכון לטרומבופיליה במהלך ההריון?
לעתים קרובות קורה שטרומבופיליה גנטית מתבטאת לראשונה במהלך ההריון. זאת בשל הופעת המעגל השלישי של מחזור הדם - השליה. זה נותן עומס נוסף על מערכת הדם. ולמעגל השליה יש תכונות התורמות להיווצרות קרישי דם. השליה בדרך כלל נטולת נימי דם, ודם האם נכנס מיד לשליה, שם הוא זורם בין הסבל הכוריוני ואז נכנס לחבל הטבור.
תכונה של הגוף של אישה בהריון היא עלייה בקרישת הדם. זה נובע מהצורך להפחית את איבוד הדם במהלך הלידה או סיבוכים אחרים (היפרדות שליה, הפלה). אבל קרישה מוגברת מגבירה את הסיכון לקרישי דם. ובמקרה של סוג מולד של תרומבופיליה באם לעתיד, הסיכון הזה כבר די גבוה.
ברוב המקרים, טרומבופיליה אינה מסוכנת לנשים, אך כאשר מתרחש הריון, הכל משתנה. הסיכון לפקקת אצל נשים כאלה עולה פי 5-6! והסכנה העיקרית היא האפשרית, אשר, עם תרומבופיליה, יכולה להתרחש הן בתקופה קצרה של ההריון והן בשליש השלישי. אם, עם תרומבופיליה, אישה הצליחה ללדת תינוק, אז הלידה מתרחשת בדרך כלל לפני המועד. זה עשוי להיות בין 35 ל-37 שבועות. תוצאה כזו נחשבת לטובה.
בנוסף, קרישי דם בכלי השליה עלולים לעורר אי ספיקת שליה. וזה, בתורו, יכול להוביל לעיכוב בהתפתחות העובר ולרעב שלו בחמצן ().
במקרה זה, חומרים מזינים מפסיקים להיכנס לגופו של התינוק שטרם נולד, וכתוצאה מכך היפרדות שליה ומומים בעובר, דהיית הריון והפלות, לידה מוקדמת.
הרופאים קובעים כי סיבוכים מופיעים לאחר 10 שבועות של הריון. עד לתקופה זו אין נתונים על השפעת הטרומבופיליה על הלידה. הוא האמין כי מחלה זו אינה משפיעה על הריון עד 10 שבועות.
השליש השני של הריון של אישה עם תרומבופיליה הוא בדרך כלל ללא אירועים. והעלייה בסיכון מתרחשת לאחר 30 שבועות. במהלך תקופה זו, לעיתים קרובות מתפתחות אי ספיקה פיטו-שליית וצורות קשות של רעלת הריון.
אבחון של thrombophlebitis
למרבה הצער, אבחנה זו קשה מאוד. אחרי הכל, תסמיני המחלה דומים לתסמינים של דליות. מדובר בכבדות ברגליים ועייפות, כאבים בגפיים התחתונות. בנוסף, שיטות האבחון הן יקרות. אין זה הגיוני לבצע אבחנה כזו עבור כל הנשים ההרות, שכן טרומבופיליה מתרחשת רק אצל 0.1-0.5% מהאנשים.
מסיבה זו, נשים לרוב לומדות על האבחנה שלהן לאחר הריון לא מוצלח או מספר הריונות כאלה, בפיקוח של מומחה מוסמך ומנוסה. לכן יש לתת תשומת לב מיוחדת לבחירת הגינקולוג המטפל.
מה יכול לגרום לרופא להתריע ולהציע למטופל שלו להיבדק לטרומבופיליה? זה יכול להיות מספר גורמים:
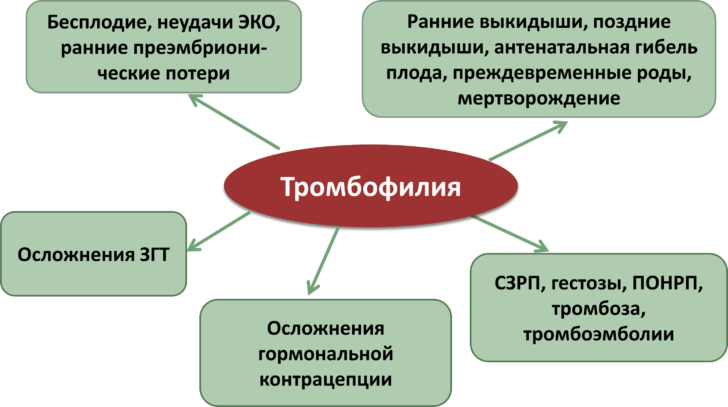
- הפלה של הריון. משמעות המונח היא החוויה בעבר של שני הריונות או יותר שלא הסתיימו בלידה. זה כולל דהייה של התפתחות הילד, הפלות, לידה מוקדמת, מוות של התינוק.
- נוכחות של סיבוכים בהריונות קודמים: אי ספיקה שליה עוברית והיפרדות שליה, צורות חמורות.
- היווצרות פקקים עם אמצעי מניעה הורמונליים.
- נוכחות של סיבוכים פקקת אצל קרובי משפחה של האישה.
- נוכחותם של סיבוכים כאלה בעצמה.
- מספר ניסיונות IVF שהסתיימו בכישלון.
אם הרופא זיהה את אחד מהגורמים הללו, אז זה הבסיס לשליחת האישה להתייעצות עם מומחה (גמולוג או גנטיקאי), לבדיקה נוספת לאבחון טרומבופיליה. סקר כזה הוא רב שלבי, כולל מספר בדיקות והקרנות.
טיפול בטרומבופלביטיס באם לעתיד
אם, לאחר בדיקות, אבחנה כזו מתבצעת לאישה, הטיפול של הרופא נקבע מיד, ללא דיחוי. מהלך הטיפול נקבע במשותף על ידי גמולוג, גנטיקאי וגינקולוג. זה בדרך כלל מורכב מטיפול תרופתי, דיאטה ומשטר. יש להקפיד על מרשמים של הרופאים.
טיפול רפואי כולל נוגדי קרישה. אלו תרופות המפחיתות קרישת דם. כולם נרשמים באופן אינדיבידואלי, ואין תרופה אוניברסלית שתתאים באותה מידה לכל הנשים.
התזונה של אישה בהריון עם thrombophlebitis כוללת מוצרים המפחיתים את קרישת הדם. מוצרים כאלה כוללים פירות יבשים ופירות ים, פירות יער וג'ינג'ר.
באשר למשטר ולפגישות אחרות, הרופאים ממליצים לתרגל הליכה ושחייה שיטתית איטית, כמו גם תרגילי פיזיותרפיה. אתה צריך ללבוש תחתוני דחיסה ולעסוק בעיסוי עצמי. מאוד לא מומלץ לנשים הרות עם תרומבופיליה לעמוד לאורך זמן. ואם העבודה של אישה כזו קשורה ליציבה ארוכת שנים, אז עדיף לחשוב איך להימנע מכך. אולי אתה צריך לדבר עם ההנהלה על שינוי תנאי העבודה, מעבר לתפקיד אחר. ועוד טאבו לאישה כזו הוא הרמה ונשיאת משקלים.
כל האמצעים הטיפוליים והמניעים עוזרים לשפר את זרימת הדם ולמנוע היווצרות של קרישי דם.
אסור לשכוח כי הריון אצל נשים עם תרומבופיליה חייב בהכרח להתנהל תחת פיקוח זהיר ושיטתי של רופאים. אמא כזו עתידית תצטרך לבקר בקביעות לא רק את הגינקולוג שלה, אלא גם גמולוג.
אז, טרומבופיליה היא לא משפט ומילה נרדפת לאי פוריות. תוך הקפדה על כל המלצות הרופאים, הסיכוי להחזיק מעמד וללדת ילד בריא גבוה מאוד. כמובן שצריך לקחת בחשבון את העובדה שלא סביר שתצליחו להביא את התינוק לשבוע 40. אבל לידה בטווח 35-37 נחשבת לתוצאה טובה. פג ברמת הרפואה של היום אין פירושו תינוק חולה כלל. טכנולוגיות וציוד רפואי מודרני מאפשרים להניק ילדים שנולדו בקדנציה מוקדמת יותר.
לכן, האם לעתיד צריכה להיות מודעת לסיכונים מדי יום, לעקוב אחר פגישות הרופא שלה ולהיות אופטימית.
בנוכחות תרומבופיליה, חשוב מאוד לאישה לתכנן הריון. טיפול בטרומבופיליה בתכנון כזה שונה מעט מהטיפול לאחר ההתעברות. עם זאת, היתרון של גישה זו הוא מניעה. אחרי הכל, זה תמיד הרבה יותר קל למנוע התפתחות של בעיות מאשר לפתור אותן לאחר ההופעה.
במיוחד עבוראלנה טולוצ'יק
מה זה? טרומבופיליה היא פתולוגיה של מערכת הדם, המתבטאת בהפרות של דימום ונטייה לפקקת. המחלה מתאפיינת בריבוי פקקת ובהישנות שלהן. יותר מ-40% מהאוכלוסייה סובלים מפתולוגיה, ונתון זה עולה מדי שנה.
היווצרות קרישי דם מפריעה לזרימת דם תקינה, מה שמוביל לתוצאות מסכנות חיים: ביטויים קיצוניים הם שבץ איסכמי והתקף לב. הסיבוכים השכיחים ביותר הם נמק רקמות וכרוני.
החולה ברוב המקרים אינו חושד שיש לו תרומבופיליה עד להיווצרות קריש דם בגופו - קריש דם. זה קורה בגלל שתהליך קרישת הדם מופרע. כדי לעצור כל דימום, הגוף שלנו צריך לעבות את הדם באזור זה.
טרומבופיליה - מה זה ואיך זה בא לידי ביטוי?
אם אדם סובל מטרומבופיליה, קריש הדם יחרוג מהגודל הדרוש כדי לעצור את הדימום. בעתיד, הפקקת עשויה להגדיל ולחסום לחלוטין את לומן הכלי.
הופעת קריש דם בגוף מראה את התסמינים הבאים של תרומבופיליה:
- דופק מהיר - הלב צריך יותר מאמץ כדי להזיז דם עם קרישים;
- קוצר נשימה וקשיי נשימה (קשורים גם לגורם הקודם);
- חוסר תחושה, תחושה כואבת ונפיחות בגפיים - בעיקר ברגליים וברגליים, בגלל. קרישי כלי דם נוצרים שם לרוב;
- תחושות לא נעימות בחזה במהלך נשימה עמוקה;
- שיעול עם הפרשת חומרים המכילים דם;
- פתולוגיות מרובות של הריון והפלות (הבכורה הראשונה של המחלה בנשים עלולה להתרחש במהלך ההריון).
במנגנון מחזור הדם ישנם גורמי קרישה ונוגדי קרישה. בתנאים רגילים, פעילותם מאוזנת. טרומבופיליה היא הפרה של אחד מהם: לחולה יש גם היחלשות של גורמים נוגדי קרישה, או עלייה בפעילות של גורמי קרישת דם.
טרומבופיליה יכולה להיות מולדת ונרכשת (בהתחשב בגורם להתפתחות). אם לאדם אין פתולוגיות גנטיות, עלייה בקרישות הדם יכולה להתפתח עקב:
- פגיעה בכלי הדם;
- מחלות של מערכת הדם;
- נטילת סמים אגרסיביים.
קיים סיכוי קטן לרכישת נטייה לפקקת, אך הוא עולה עם מחלות מסוימות. לכן, אמצעים מקיפים מכוונים להחריג התפתחות של תרומבופיליה נרכשת כסיבוך של הפתולוגיה הבסיסית (לדוגמה, על רקע וכו').
תרומבופיליה תורשתית - גנים וגורמים

ברוב המקרים, הרופאים מתמודדים עם תרומבופיליה תורשתית, ההורה מעביר את הגנים לטרומבופיליה לילד שלו. ישנם מספר גורמים התורמים לנטייה להיווצרות קרישי דם:
1. אנומליה גנטית ראשונית. שגיאה בקוד ה-RNA, המתכנת את מבנה החלבונים. זוהי פתולוגיה מורכבת הכוללת חריגה של פרותרומבין G 202110A, מחסור בחלבונים C ו-S ואנטיתרומבין III ומוטציה של ליידן (פתולוגיה של פקטור V).
כמו כן, חריגות יכולות להופיע בנפרד.
2. מחסור ב-C-ו-S-prothrombins. בכבד מסונתז חלבון בשם פרוטרומבין C. תרומבין מפעיל אותו כך שפותרומבין S יכול לעצור את הדימום. גורמי הקרישה V ו-VIII נהרסים והדם אינו יוצר קרישים.
כמות לא מספקת של C- ו-S-prothrombins מובילה להיווצרות פקקת מוגברת.
3. כמות לא מספקת של אנטיתרומבין III. מחסור בחלבון נגרם מהפרעות בסינתזה שלו. זה מועבר בצורה אוטוזומלית דומיננטית, כלומר, זה לא תלוי במין ההורה והילד, זה תמיד מתבטא אם זה עובר בתורשה (כלומר, אין נשאים בריאים של הגן הפתולוגי עם פתולוגיה זו) .
הסבירות להצגת גן לא תקין תלויה בגורמים רבים. ייתכנו מקרים שבהם בריאות האדם, ההשפעה שלה תהיה מינימלית.
אנטיתרומבין III הוא אחד המרכיבים החשובים ביותר בוויסות מנגנון קרישת הדם. בשילוב עם טרומבין (חלבון שתפקידו ליצור קרישי דם), הם מדכאים את פעולתו של זה. מחסור באנטיתרומבין III מונע ביטול בזמן של תרומבין, מה שמוביל להופעה מרובה של קרישים.
4. המוטציה של ליידן היא חריגה של פקטור V. בתנאים רגילים, הגורם החמישי של קרישת הדם מדוכא על ידי פעולת חלבון C. המוטציה של ליידן מעידה על כך שגורם V עמיד להשפעת חלבון C, הממריץ קרישת דם.
5. עודף פרוטרומבין. פרוטרומבין הוא שלב החלבון שלפני טרומבין. הסינתזה המואצת שלו תורמת להיווצרות קרישי דם גדולים. ההשלכות של אנומליות פרוטרומבין יכולות להיות חסימה של כלי הלב והמוח, המתבטאת בהתקפי לב ושבץ מוחי בגיל צעיר.
6. תסמונת אנטי-פוספוליפיד. פוספוליפידים הם המרכיבים המרכיבים את הממברנות של תאי עצב, כלי דם וטסיות דם. אם נוצרת כמות מוגזמת של נוגדנים בגוף, אזי הפוספוליפידים נהרסים ומשבשים את הפונקציונליות של תאים המעורבים במנגנון של קרישת דם ודילול.
תרומבופיליה גנטית יכולה להיגרם מכמה גורמים, אך ביטוייה יהיו זהים בכל מקרה. הם יהיו מורכבים מהפרה של זרימת הדם באזור מסוים בגוף או באיבר עם כל ההשלכות הנובעות מכך.
טרומבופיליה בהריון - סיכונים ופעולות
 תרומבופיליה תורשתית והריון, ברוב המקרים, מתאימים. ההסתברות להעברת אנומליה של מנגנון קרישת הדם לילד באופן אוטוזומלי דומיננטי היא 50%. לפי הסוג האוטוזומלי רצסיבי הוא נמוך יותר ומסתכם ב-25%, כלומר. בדורות עשויים להיות נשאים של גן פתולוגי שאין בו ביטויים קליניים של המחלה.
תרומבופיליה תורשתית והריון, ברוב המקרים, מתאימים. ההסתברות להעברת אנומליה של מנגנון קרישת הדם לילד באופן אוטוזומלי דומיננטי היא 50%. לפי הסוג האוטוזומלי רצסיבי הוא נמוך יותר ומסתכם ב-25%, כלומר. בדורות עשויים להיות נשאים של גן פתולוגי שאין בו ביטויים קליניים של המחלה.
לעתים קרובות, thrombophilia באם לעתיד מאובחנת רק במהלך ההריון. זאת בשל העובדה שבתקופת העובר, קרישת הדם גוברת, שכן מופיע מעגל נוסף של זרימת דם בגוף האישה - שליה. הטבע דאג להפחית את איבוד הדם בתהליך הלידה (בזמן הפרדת השליה).
הסיכון העיקרי לאישה עם תרומבופיליה הוא הפלה טבעית - רמת קרישת הדם עולה פי 5.
זה יכול לקרות עקב היפרדות שליה ספונטנית הנגרמת על ידי בעיות במחזור הדם. הפלה אפשרית הן מיד לאחר ההתעברות, והן במועד מאוחר יותר.
אישה שעוקבת אחר כל המלצות הרופאים מסוגלת ללדת עובר וללדת עם תרומבופיליה. הטווח הרגיל להולדת ילד באישה בלידה עם מחלה כזו הוא 35-36 שבועות. בשלב זה, לידה מוקדמת כבר אינה מסוכנת לחיי העובר והאם.
לטרומבופיליה השפעה שלילית על הילד ברחם לאחר השבוע ה-10 של העובר, המתבטאת בצורה של היפוקסיה עוברית. בכלי השליה נוצרים מיקרוטרומביים המונעים כניסת חומרים מזינים וחמצן לגופו של הילד. בהיעדר טיפול בטרומבופיליה במהלך ההריון, התפתחות העובר מתעכבת או.
השליש השני ממשיך לרוב ללא סיבוכים, ומתחילת השליש השלישי הסיכון ללידה מוקדמת עולה באופן דרמטי. לנשים הרות עם תרומבופיליה נקבעת בדיקה קבועה של מערכת קרישת הדם (קרישת דם) ובמידת הצורך, הכנסת נוגדי קרישה מודרניים.
אבחון ובדיקות לטרומבופיליה
זה כמעט בלתי אפשרי לקבוע תרומבופיליה על ידי גורמים חיצוניים. הניתוח לתרומבופיליה מתחיל בקביעת רמת תאי הדם האדומים והטסיות בדם. אם הניתוח הכללי הראה עלייה במספר התאים הללו, המטופל מוצג בדיקות מסוימות שמטרתן לקבוע במדויק את האבחנה.
אינדיקטורים אחרים להרכב הדם נמדדים גם:
- הרמה - תוצר של פירוק קרישי דם - עולה עקב עלייה במספר קרישי הדם.
- ניתוח עבור APTT: במעבדה לחקות את תהליך הקרישה. מידת הפעילות של גורמי הקרישה תפחת, ויקטן גם "זמן התרומבין" - תקופת היווצרות קריש דם.
- רמת פיברינוגן. עם קרישת דם מוגזמת, הכמות שלו עולה.
זה יעזור להחליט אם למטופל יש תרומבופיליה תורשתית, ניתוח של גורמים במפה הגנטית. רק תמונה מלאה תאפשר לנו לשקול בפירוט את הגורמים הגנטיים של תרומבופיליה:
- מוטציה מעכבת של מפעיל הפלסמינוגן - דיכוי תהליך הפיברינוליזה. גורם זה מונע פיצול של קרישי פקקת.
- הפתולוגיה של חילוף החומרים של מתיונין היא עלייה ברמת ההומוציסטאין בפלסמת הדם. הגן MTHFR מקודד לאנזים הממיר הומוציסטאין למתיונין בהשתתפות ויטמיני B.
- - המוטציה גורמת לסינתזת פיברין פעילה מדי. גלובולין, תחת פעולת האנזים תרומבין, הופך לפיברין ומעודד פקקת.
- שינוי ברמת פקטור II - מוטציה בקידוד הפרותרומבין: החלפת גואנין (G) באדנין (A). זה לא משפיע על מבנה החלבון, אבל זה משפיע על פעילות הסינתזה שלו.
- שינוי בהצטברות הטסיות. חומצת האמינו לאוצין מוחלפת בפרולין, ומוטציות מתרחשות בחלבון האינטגרין-בטא.
אלו הם הסמנים הנפוצים ביותר. ישנן גם פתולוגיות פחות שכיחות שניתן לזהות על ידי מפה גנטית. הבחירה של בדיקות ספציפיות נשארת בידי הרופא המוביל מטופל מסוים. אי אפשר להקצות את כל הלימודים ברצף, כי הם יקרים.
טיפול בטרומבופיליה - תרופות ודיאטה
הטיפול בדרגות קלות של תרומבופיליה הוא נטילת תרופות המדללות את הדם. לחולה מוצגות תרופות כגון Acenocoumarol, Warfarin. כמו כן נקבעת דיאטה מיוחדת: מזונות התורמים לקרישת דם אינם נכללים בתזונה. אסור להשתמש בתה ירוק, תרד, חסה, אגוזים שומניים (אגוזי מלך, קשיו) וכבד מכל מוצא.
- אם קרישי דם ממשיכים להיווצר באופן פעיל, החולה מאושפז, והטיפול נקבע על בסיס מתן תוך ורידי של הפרין לא מפוצל (באמצעות משאבת עירוי - מכשיר מיוחד שממנה את התרופה).
- אם גופו של אדם עם תרומבופיליה אינו קולט או מגיב באופן שלילי למבני הפרין, טיפול חלופי עם נתרן אנוקספרין או פונדפרינוקס נקבע.
השתמשו בהצלחה בתרופות עם חומצה אצטילסליצילית, dipyridamole, pentoxifylline, clopidogrel. כחלק מטיפול מורכב, ויטמינים מקבוצה B, E, חומצה פולית, אלפרוסטדיל וחומצה ניקוטינית צריכים להיות נוכחים.
מטרת הטיפול בטרומבופיליה היא לרזות כמה שיותר קרישי דם. משך הטיפול הסטנדרטי הוא 20-25 ימים. על בסיס פרטני, ניתן להאריך את הטיפול עד שנה או לקבוע צריכת תרופות קבועה.
במקרה של צורך דחוף, מוצג למטופל ניתוח כירורגי, שבמהלכו "מנקים" את הכלים מקרישי דם באופן ידני. לאחר ההליך, יש צורך לקחת תרופות מדללות דם לפחות עוד 2-3 שבועות.
נשים בהריון מקבלים טיפול דומה לטרומבופיליה, אך מספר התרופות שנקבעו הוא הרבה פחות. לאמהות לעתיד מומלץ להמעיט בפעילות גופנית ובתזונה.
תַחֲזִית
טרומבופיליה היא רק נטייה להיווצרות קרישי דם, ואם החולה ממלא אחר ההמלצות לגבי תזונה ונטילת תרופות מניעה, הסיכונים לשבץ ולהתקף לב הם מינימליים.
במקרה של נשים הרות ונשים שרוצות להרות ילד, הסבירות ללדת ילד בריא תלויה במאפיינים גנטיים אינדיבידואליים. לאחר קביעת הגורם והמנגנון של הפתולוגיה, ניתן לחשב את ההסתברות להעברת וביטוי אצל הילד.
טרומבופיליה היא מחלה שהתגלתה ממש לאחרונה, ולכן מומחים עדיין עובדים על המחקר שלה. פתולוגיה זו מהווה סכנה מיוחדת למטופלים במצב. במהלך לידת ילד, גוף האישה נחלש ומאבד את היכולת להילחם בפתולוגיות. מומחים מוסמכים ממליצים להיבדק לפני תכנון הריון על מנת למנוע תגובות לא רצויות של הגוף הפוגעות הן באם והן בתינוק.
עד כמה מסוכנת הנטייה להיווצרות קרישי דם במהלך ההריון? אילו שיטות לאבחון תרומבופיליה הן היעילות ביותר?
מושג הטרומבופיליה והשלכותיה במהלך ההריון
טרומבופיליה היא מצב פתולוגי של הגוף, המלווה בנטייה מוגברת ליצירת קרישי דם. בדרך כלל, הפעילות של מערכות הקרישה והנוגד קרישה במנגנון זרימת הדם צריכה להיות באיזון נכון. האבחנה נעשית כאשר הגורמים של אחת המערכות נחלשים באופן משמעותי. לעתים קרובות, בשלב מוקדם של התפתחות, המחלה היא אסימפטומטית ומאובחנת במקרה טהור, למשל, במהלך פציעות, פעולות כירורגיות, במהלך ההריון.
אחת התכונות של "העמדה המעניינת" היא עלייה בקרישת הדם כדי לפצות על אובדן דם במהלך הלידה, למנוע היפרדות שליה ואובדן ילד. עלייה בקרישיות היא הגורם הראשון לקרישי דם.
נשים המועדות לעלייה בקרישי דם, או חולים שאובחנו עם תרומבופיליה לפני ההריון, צריכות להקשיב היטב לכל שינוי בגופן. הם יכולים לשאת וללדת תינוק בריא, אך למרות זאת, הם נמצאים בסיכון לפתח סיבוכים שונים בשליש הראשון והשלישי, במיוחד אם נוצרים קרישי דם בכלי הדם הסמוכים למקום בו נמצא העובר. טרומבופיליה אצל האם לעתיד ממשיכה בצורה חלקה מאוד, בשלבים המוקדמים - בדרך כלל אסימפטומטית. ההשלכות של פקקת עבור בנות בעמדה כוללות:
- הריון רגרסיבי;
- רעלנות חמורה;
- ניתוק או אי ספיקה של השליה;
- פעילות לידה מוקדמת;
- לידת ילד מת;
- פתולוגיה של התפתחות התינוק.
גורמים לפתולוגיה
קורא יקר!
מאמר זה מדבר על דרכים טיפוסיות לפתור את השאלות שלך, אבל כל מקרה הוא ייחודי! אם אתה רוצה לדעת איך לפתור את הבעיה הספציפית שלך - שאל את השאלה שלך. זה מהיר ובחינם!
תסמיני הטרומבופיליה ומידת הביטוי שלהם תלויים בגורמים שונים - גיל, מצב גופני וכו'. במהלך ההריון, החולה עלול להיות מוטרד לחלוטין מכל סימני המחלה. אצל בנות בעמדה הן באות לידי ביטוי ברמה הגבוהה ביותר. הסיבה לכך היא הופעת המעגל השלישי של מחזור הדם (שליה) אצל האם המצפה, הגורם לגודש במחזור הדם. אין נימים בשליית האם, ולכן הדם חודר מיד מהעורקים אל השליה, שם הוא זורם בין הסבל הכוריוני, זורם אל חבל הטבור.
בשנים האחרונות גדל מספר האנשים הסובלים מצורה מולדת של טרומבופיליה. גורמים תורשתיים:
- מחסור בחלבון C. הפרה של סינתזה של נוגדי קרישה, הכוללים חלבון C, עלולה לגרום לפקקת יתר.
- גורם מוחלש במערכת הקרישה. התקדמות המחלה יכולה להתרחש על רקע הפתולוגיה של קרישת הדם.
- חוסר אנטיתרומבין שנקבע גנטית. חומר זה הוא אחד מנוגדי הקרישה, אך בניגוד לחלבון C, המחסור בו יכול להיות מולד או נרכש.
- מוטציה של גנים. במקרה זה, הילד, עדיין ברחם, עקב המוטציה הראשונית, מקבל גנים המעוררים את התפתחות המחלה.
בנוסף לגורמים תורשתיים, טרומבופיליה יכולה להיגרם מסיבות נרכשות. אלו כוללים:
- מחלות אוטואימוניות;
- הפרות של הפונקציונליות של מערכת הלב וכלי הדם;
- התייבשות הנגרמת על ידי פוליציטמיה;
- פתולוגיות אונקולוגיות;
- שימוש ממושך בצנתרים;
- חיים באזור לא נוח מבחינה אקולוגית.
זנים של תרומבופיליה ותסמינים נלווים
רופאים מסווגים תרומבופיליה לפי אטיולוגיה:
- ראשוני - נקבע גנטית. התסמינים הראשונים מופיעים בילדות.
- משני - נרכש. המטופל לומד על כך, ככלל, במקרה בבדיקה לא מתוכננת.
כמו כן נבדלים הסוגים הבאים של תרומבופיליה:
- המטוגני. הוא מתפתח כתוצאה מפתולוגיות המתפתחות במערכת הקרישה. עם תרומבופיליה המטוגנית, הסיכון לפתח מצבים מסוכנים כגון התקף לב ואיסכמיה עולה.
- שֶׁל כְּלֵי הַדָם. התפתחות המחלה קשורה לפתולוגיות המלוות בנזק כלי דם, למשל, טרשת עורקים.
- היפודינמי. במקרה זה, הפתולוגיה יכולה להיות מופעלת על ידי פגיעה בזרימת הדם.
סימני תרומבופיליה מופיעים זמן רב לאחר תחילת התפתחותה. תסמינים עיקריים:
- כאב ונפיחות באתר היווצרות פקקת;
- קוצר נשימה וכאב בחזה בעת שאיפה;
- שיעול עם הפרשות דם;
- חוסר תחושה של הגפיים;
- עלייה בקצב הלב;
- עייפות לא טבעית;
- חוּלשָׁה;
- כאבי ראש תכופים;
- תגובה איטית לאירועים מתמשכים.
כל הסימנים לעיל יכולים להפריע למטופל במחלות אחרות. אישה בהריון צריכה להיות מודעת לצורך לבצע אבחנה מדויקת רק לאחר סדרה של אמצעי אבחון.
אבחון המחלה במהלך ההריון
אישור האבחנה של "טרומבופיליה" מתבצע לאחר שהמטופל עובר בדיקה. אבחון המחלה כולל בדיקת דם כפולה. הפעם הראשונה שהמחקר נערך במסגרת מבחן מיון. במקרה זה, מומחה יכול לזהות את הלוקליזציה של הפתולוגיה במערכת הקרישה אפילו בבדיקת דם לא ספציפית. בפעם השנייה, על המטופל לעבור סדרה של בדיקות ספציפיות כדי לציין את האבחנה של תרומבופיליה.
בדיקת דם לא ספציפית חושפת מספר הפרעות שעלולות להצביע על התפתחות תרומבופיליה:
- עלייה בצפיפות הדם;
- ריכוז מוגבר של טסיות דם ותאי דם אדומים;
- חוסר איזון בנפח היסודות שנוצרו בפלזמה;
- ירידה בקצב שקיעת אריתרוציטים.
אם מתגלים תסמינים אלה, האישה ההרה מופנית למומחה מומחה מאוד. ההמטולוג לרוב רושם בדיקות ספציפיות לאבחון פרמטרים כגון aPTT, זמן תרומבין ואינדקס פרוטרומבין, וכן תכולת פיברינוגן.
תכונות הטיפול בטרומבופיליה בנשים בהריון
טיפול בטרומבופיליה בחולים בהריון מצריך דחיפות. באופן אידיאלי, הטיפול צריך להתחיל הרבה לפני תכנון ההריון. אם המחלה התגלתה במהלך תקופת לידת הילד, 3 מומחים בעלי התמחות גבוהה ייקחו חלק מיד בהכנת מהלך הטיפול - גינקולוג, המטולוג וגנטיקאי. טיפול בטרומבופיליה דורש גישה משולבת. על מנת להשיג יעילות, הרופאים ממליצים על מטופלים בתפקיד:
- לקחת תרופות שנקבעו;
- לאכול לפי התזונה שנקבעה על ידי הרופא;
- לעסוק בפיזיותרפיה;
- להיות כל הזמן בתנועה.
טרומבופיליה היא מחלה המאפשרת לחולים עם אבחנה כזו לסבול וללדת בבטחה תינוק בריא, בכפוף לכל ההמלצות של מומחים מומחים במיוחד.
אישה בתפקיד צריכה להיות אחראית לרווחתה ולבריאות ילדה. אישה בהריון חייבת להיות מוצגת באופן קבוע לגניקולוג, המטולוג וגנטיקאי. אם מופיעים תסמינים חשודים, על המטופל להודיע על כך לרופא.
טיפול רפואי
הטיפול תלוי בחומרה, בצורת הטרומבופיליה ובגיל ההריון. אם לאישה יש תרומבופיליה גנטית, יש להתחיל בטיפול במהלך תכנון ההריון או בשלביו המוקדמים. אי אפשר להגיע להחלמה מלאה לחולים עם תרומבופיליה גנטית, אולם טיפול תרופתי עוזר לייצב את מצבה של האישה ההרה. טיפול חלופי עבורם כולל הזרקות עם תרופות שמפצות את האלמנטים החסרים של מערכת הקרישה, או החדרת פלזמה עם טפטפת.
טיפול בצורה הנרכשת עם נוגדי קרישה מתבצע רק עם שילוב של יותר מ-3 גורמים מאיימים. לאם לעתיד עם צורה נרכשת רושמים בדרך כלל את התרופות הבאות:
- חומצה אצטילסליצילית;
- תכשירים עם הפרין - Dalteparin, Fraxiparin;
- חומצה פולית;
- חומצה ניקוטינית;
- ויטמינים B ו-E.
הטיפול נועד לחסל את המספר המרבי האפשרי של קרישי דם. מהלך הטיפול התרופתי הוא בין 2 ל 4 שבועות. במקרים מסוימים, טיפול תרופתי נחוץ לחולים לכל החיים. הטיפול בוטל מספר ימים לפני הלידה או הניתוח הקיסרי. הרבה יותר קל לרופאים לבטל את התרופה לאישה בהריון אם יש ניתוח קיסרי מתוכנן.
בלידה טבעית, אישה מאושפזת מספר שבועות לפני תאריך הלידה הצפוי על מנת לעקוב אחר מצבה לאחר גמילה מסמים.
שלושה ימים לאחר סיום קורס התרופות, האישה ההרה נשלחת למסירת כל הבדיקות הנדרשות. עם עלייה במדדים העיקריים של דם ושתן, גינקולוגים, תוך התחשבות בכל הסיכונים, מחליטים על לידה מלאכותית.
אוכל דיאטטי
טיפול מורכב בטרומבופיליה כולל גם ציות לתזונה המחמירה ביותר. מטופלים צריכים לגוון את התזונה שלהם עם מזונות בריאים שעוזרים לדלל את הדם. התזונה לטרומבופיליה כוללת ירקות, ג'ינג'ר, פירות ים, ירקות ופירות טריים ופירות יבשים. כללים תזונתיים בסיסיים לחולים עם אבחנה של "טרומבופיליה":
- הגבלה מקסימלית של מזון מטוגן ומתובל;
- חיסול תבלינים ותבלינים מהתזונה;
- הדרה של מזונות עשירים בכולסטרול.
עירוי פלזמה
עירוי פלזמה הוא טיפול נוסף לטרומבופיליה בנשים הרות. אם מחלתו של החולה קלה, זריקות תוך ורידי עם פלזמה ליופיליזית או דם תורם יבש עשויות לעזור. בצורה חמורה, תרופות פיברינוליטיות מתווספות לפלסמה. הזרקות נעשות במקום בו התרחשה חסימת כלי הדם.
תרופות עממיות
השימוש בתרופות עממיות צריך להיות מוסכם עם הרופא המטפל. כולם הופכים ליעילים רק בשילוב עם תרופות, שהמינון שלהן חייב להיקבע רק על ידי גינקולוג. תרופות עממיות יעילות המסייעות לחסל קרישי דם ולייצב את מצבה של אישה בהריון ללא סיכון לפתח השלכות לא נעימות:
- משקה תה מחמוציות או מתוק אחו;
- מיץ ענבים;
- חליטות מעשבי תיבול שונים וזרעים שלהם - תלתן מתוק, ערמון סוס או סופורה יפנית.
תה, ככלל, יש לצרוך מספר פעמים ביום למשך חצי כוס. חליטות מוכנות בשיעור של 100 גרם של זרעים או עשבי תיבול לכל 0.5 ליטר אלכוהול. משך העירוי שלהם הוא 14 יום. בתום התקופה הנ"ל, יש לנקז את המרק. המינון של העירוי המוגמר הוא 20 מ"ל 3 פעמים ביום.
סיבוכים אפשריים
נטייה להיווצרות קרישי דם היא מצב מסוכן הטומן בחובו הופעת סיבוכים. טיפול מאוחר או לא יעיל, אי ציות לתזונה הם התנאים המוקדמים העיקריים להתפתחות של השלכות לא נעימות. אלו כוללים:
- חוֹסֶר דָם מְקוֹמִי;
- נֶמֶק;
- הריון רגרסיבי אם הכלי הפגוע קרוב לשליה;
- נמק של רקמת המעי;
- תהליך דלקתי המשפיע על כל חלל הבטן.
נשים המתכננות הריון צריכות לנקוט בגישה אחראית מאוד בנושא האבחון על מנת למנוע סיבוכים לא נעימים בעתיד. תזונה נכונה, כולל מוצרים המדללים את הלימפה, שינה טובה, טיולים באוויר הצח, הימנעות ממתח פסיכו-רגשי הם האמצעים העיקריים למניעת מצב מסוכן כמו טרומבופיליה.
כאשר נושאים ילד, הגוף הנשי עובר ניסויים קשים והופך להיות פגיע לזיהומים שונים. לכן, הרופאים ממליצים לתכנן הריון אם לאם הפוטנציאלית יש מחלות כרוניות. המשמעות היא שאת צריכה לערוך סדרת בדיקות ולעבור קורס טיפולי על מנת להיות מוכנה להריון. אחרי הכל, "בעמדה" יהיה קשה לטפל, בהתחשב בכך שרוב התרופות הן התווית נגד בתקופה זו. לדוגמה, תרומבופיליה מתפתחת במהלך ההריון אם היא לא מתגלה מראש. מדוע הפרעה כזו מסוכנת, כיצד מטפלים בה ומה יכולות להיות ההשלכות?
מהי תרומבופיליה
טרומבופיליה היא מחלה שבה מערכת קרישת הדם מופרעת וקיים סיכון להגברת קרישי הדם. הפתולוגיה כוללת הפרעות תורשתיות ונרכשות של המוסטזיס, הגורמות להתפתחות מוקדמת של מחלות דם (פקקת, תרומבואמבוליזם, איסכמיה, התקפי לב).
הערמומיות של המחלה נעוצה בעובדה שהיא כמעט ולא באה לידי ביטוי עד לנקודה מסוימת (ניתוח, הריון, פציעה חמורה), הגורמת לסיבוכים. אבל יש תסמינים לא מובעים המעידים שמשהו לא בסדר בגוף של אישה בהריון.
עליך לפנות להמטולוג או גינקולוג אם אתה חווה:
- נפיחות של הרגליים או הידיים;
- עייפות מתמדת שאינה חולפת גם לאחר מנוחה;
- כאבי ראש עזים.
אפשר לחשוד בטרומבופיליה לא רק מסיבות כלליות אלו. אם אישה כבר עברה הפלות, החמצת הריונות והיסטוריה של בעיות בקרישת דם, יש לבצע בדיקת דם נוספת.
מומחים מציינים מספר סוגים של תרומבופיליה:
- מולדת (או תרומבופיליה גנטית), שבה מתרחשת הפרה של המוסטזיס עקב נוכחות בגוף של גנים המעוררים הפרעות בקרישת הדם.
- נרכש, מתפתח כסיבוך לאחר מחלה, פציעה, ניתוח.
בנוסף, ישנם:
- תרומבופיליה המטוגנית המשפיעה על מערכת הקרישה והנוגד קרישה. זה נחשב מסוכן ביותר, במיוחד במהלך ההריון;
- תרומבופיליה של כלי דם, הנגרמת על ידי בעיות הקשורות לכלי דם;
- המודינמית, הנובעת מהפרעה מערכתית במחזור הדם.
מהי הסכנה לאישה בהריון
תרומבופיליה תורשתית מתגלה לעתים קרובות לראשונה במהלך ההריון. עם היווצרות מעגל זרימת הדם השליה (הנוסף), הנותן עומס נוסף על מערכת כלי הדם, תכולת קרישי הדם עולה. לנשים בהריון יש רמה מוגברת של קרישת דם, הניתנת על ידי הטבע. אז הגוף מתכונן לאובדן דם אפשרי במהלך הלידה או סיבוכים אחרים (היפרדות שליה, הפלה ספונטנית). אם אצל אישה בהריון בריאה רמת היווצרות הפקקת מוערכת יתר על המידה, אז במקרה של תרומבופיליה גנטית היא חורגת מהנורמות המותרות, ומאיימת בתוצאות חמורות.
עבור רוב האנשים, מצב זה אינו גורם לדאגה רצינית, אך במהלך ההיריון, הסיכון לחסימת כלי דם עולה מאוד. הסכנה העיקרית נחשבת להפלה ספונטנית, שיכולה לקרות בכל עת. אם, עם פתולוגיה כזו, ניתן להציל את הילד, אז הלידה מתרחשת מעט מוקדם מהתקופה הרגילה (36-37 שבועות).
מה עוד מאיים על תרומבופיליה? עקב הצטברות גדולה של קרישי דם בכלי השליה, חמצן אינו חודר לגופו של הילד, מה שמוביל להיפרדות שליה ולדחיית העובר עם איבוד דם גדול. עם thrombophilia, סיבוכים שונים נצפים לאחר 10 שבועות של הריון. עד לנקודה זו, אין מידע על ההשפעות הפתולוגיות על מהלך ההריון. הסיכון עולה באופן משמעותי לאחר 30 שבועות, כאשר עלולים להתפתח קומפלקסים של סימפטומים ורעלת הריון חמורה.
הכנה להריון עם תרומבופיליה
אמצעי מניעה עדיף לנקוט בעת תכנון הריון. ככל שמתחילים טיפול הולם מוקדם יותר, כך גדלים הסיכויים ללידה מוצלחת ולהופעת תינוק ללא כל סיבוכים.
חולים עם תרומבופיליה מזוהה נקבעים:
- נוגדי קרישה;
- הפרין במשקל מולקולרי נמוך (מפוצל);
- חומצה פולית;
- טיפול בוויטמין (ויטמינים מקבוצה B);
- מעכבי טסיות המונעים פקקת;
- שומנים רב בלתי רווים אומגה 3;
- צורות מיקרוניות של פרוגסטרון.

בעת תכנון התעברות, כמו גם במהלך ההריון, חולים עם תרומבופיליה צריכים לבדוק את יעילות הטיפול. הבדיקות ניתנות באופן שיטתי: אחת ל-2-3 שבועות. כמו כן, ניתוח עבור תרומבופיליה נחוץ לנשים שיש להן:
- תסמונת הפלה (קרו 2 הפלות או יותר);
- הפרעות הורמונליות;
- נטייה גנטית;
- התקף לב מוקדם או תרומבואמבוליזם בהורים של אישה בהריון;
- ניתוק שליה הממוקמת בדרך כלל;
- IVF לא מוצלח;
- טיפול הורמונלי;
- הפרעות פקקת בהריון.
אילו בדיקות ניתנות לטרומבופיליה
כדי לזהות את הפתולוגיה ולהתחיל טיפול בזמן, יש צורך לתרום דם ורידי במעבדה. החומר נלקח על קיבה ריקה.
הבחינה מאפשרת:
- לזהות נטייה לטרומבופיליה;
- למנוע מותו של ילד;
- למנוע פקקת לאחר לידה;
- למנוע התפתחות של סיבוכים.
בעזרת הניתוח מתגלות פתולוגיות של המוסטזיס, והפרות מוגדרות באמצעות בדיקות נפרדות. אז אתה יכול לגלות אם התוכן של תאי דם אדומים וטסיות דם, כמו גם חומרים שהורסים קרישי דם, גדל. צורות וגדלים של תאי דם אדומים נקבעים: אם הם משתנים, הסיכון לפקקת עולה באופן משמעותי.
ניתוח זה כולל את הבדיקות הבאות:
- APTT, הקובע את פעילותם של פרובוקטורים המשפיעים על קרישת הדם;
- זמן תרומבין (בדיקת טלוויזיה) הוא התקופה שבה נוצר קריש דם בפלסמת הדם;
- אינדקס פרוטרומבין - אינדיקטור של קרישה שמעריכה קרישת דם;
- לופוס נוגד קרישה, אשר הורס את הממברנות של תאי כלי הדם;
- התוכן של חלבון ספציפי וגופים אנטי-פוספוליפידים ההורסים את קרומי התא;
- רמת ההומוציסטאין, עליה מעידה על מחסור בויטמין B -.
כמו כן, מתבצעות בדיקות גנטיות המגלות חריגות ברמה התאית.
כיצד לטפל במחלה במהלך ההריון
אם בדיקות הדם של המטופל אישרו את נוכחות הפתולוגיה, אין להתייאש. מומחה מוכשר יבחר את הטיפול הנכון, ייתן המלצות ויגיד לך איך להתנהג במקרה זה. הטיפול בטרומבופיליה במהלך ההריון מבוסס על מדדים מורכבים.
הטיפול התרופתי מורכב מהחדרת פרגמין וקלקסאן - נוגדי קרישה המפחיתים קרישת דם. תרופות ניתנות עד סוף ההיריון בפיקוח קפדני של הקרישה. בטל טיפול רק מספר ימים לפני תאריך הלידה הצפוי או ניתוח קיסרי מתוכנן.
במקרה האחרון, הרבה יותר קל לבטל את התרופות, שכן מועד הלידה נקבע מראש. אבל אם מגיעה לידה טבעית, אי אפשר לדעת את התאריך המדויק. היולדת מאושפזת ולאחר ביטול הטיפול נוגד הקרישה מתבצע מעקב אחר מצב העובר והאישה ההרה. אם האינדיקטורים של הקרישה עולים, לאחר 3 ימים של גמילה מתרופה, מבוצעת זירוז עבודת כפייה.
- הליכה ארוכה או עמידה במקום אחד;
- להרים משקולות.
ניתן להגביר את יעילות הטיפול ולקרב את ההחלמה על ידי התחשבות בהמלצות המומחים. כלומר:
- עיסוי עצמי של האיברים הפגועים;
- טיולים קצרים;
- עמידה במשטר העבודה והמנוחה;
- שימוש בתחבושות אלסטיות ותחתוני דחיסה.
אם האישה ההרה ניהלה אורח חיים בישיבה לפני גילוי המחלה, יהיה צורך להחליף אותו באורח פעיל יותר. תרגילי פיזיותרפיה, שחייה, התעמלות לנשים בהריון מתאימים כפעילות גופנית.
דיאטה
לתזונה תפקיד חשוב בטיפול בטרומבופיליה. כדי למנוע פקקת נוספת, מומלץ לחולים לשקול מחדש את התזונה שלהם. אל תכלול מהתפריט:
- בשר ודגים מזנים שומניים;
- שומן חזיר, שומן פנימי;
- בשרים מעושנים, מזון מהיר;
- פסולת (כבד, קיבה, לב, מוחות);
- חלב מלא;
- מרק עשיר;
- שוקולד מריר, משקאות המכילים קפאין;
- קטניות;
- גבינות קשות.

רצוי להעשיר את השולחן של חולה עם תרומבופיליה:
- פירות וירקות טריים (כרוב, גזר, ירקות);
- פירות מיובשים;
- מיצים סחוטים טריים;
- פירות ים (אצות ים שימושיות במיוחד);
- ג'ינג'ר;
- דִגנֵי בּוֹקֶר;
- לחם סובין.
על מנת לנרמל את פרמטרי הקרישה בטרומבופיליה, חשוב להקפיד על משטר השתייה הנכון. יש לשתות נוזלים לפחות 2.5 ליטר, כולל מנות ראשונות ופירות עסיסיים.
השלכות
עבור חולה רגיל, חוסר איזון בדימום אינו מפחיד כמו עבור אישה בהריון. אם הפתולוגיה אינה מטופלת ונשלטת אפילו לפני ההתעברות או במועד המוקדם ביותר האפשרי, ההשלכות של תרומבופיליה יכולות להיות עצובות ביותר:
- הַפָּלָה;
- דוֹהֶה;
- מומים;
- אוליגוהידרמניוס;
- היפרדות שליה;
- לידה מוקדמת;
- פגמים וחריגות מולדים;
- רעלת הריון.
צעדי מנע
ניתן למנוע תרומבופיליה נרכשת בשיטות הבאות:
- ספורט;
- אכילה בריאה;
- בדיקה רפואית שנתית על ידי מומחים;
- להילחם בהשמנה;
- הימנעות מהתחממות יתר או היפותרמיה;
- נטילת הורמונים (במיוחד אמצעי מניעה) צריכה להתבצע רק בפיקוח רפואי.
בעת תכנון הריון יש לעבור בדיקה מלאה, כולל העברת בדיקות לקרישת דם. אם מטופלים לפני ההתעברות, ניתן למנוע השלכות חמורות וסיבוכים. טרומבופיליה מכל סוג אינה נחשבת לאבחנה של אי פוריות. על ידי שמירה קפדנית על המלצות הרופאים, אתה יכול לסמוך על לידתו של תינוק בריא וחזק. כמובן שלא ניתן יהיה לסבול את זה עד 40 שבועות, אבל הרמה הגבוהה של הטכנולוגיות הרפואיות הנוכחיות מאפשרת גם לפגים מאוד לצאת החוצה.
בעיות נוספות במהלך ההריון:
הגורם העיקרי לטרומבופיליה אצל אישה בהריון הוא ירידה בקרישת הדם. זאת בשל העובדה שגוף האם המצפה מתכונן להפחית את הסיכון להפסקת הריון אם מופיע סיבוך כלשהו. גופה של אישה בהריון מעבה את הדם כדי להפחית את איבוד הדם. וזה יכול להוביל לפקקת. מה יכול לגרום לטרומבופיליה? הסיבות עשויות להיות:
- התייבשות;
- פגיעה בשלמות כלי הדם;
- נוכחות של גידולים;
- נטייה גנטית;
- מנת יתר;
- סטיות מההתפתחות התקינה של העובר;
- טְרַאוּמָה; מומי לב מולדים;
- פעולות;
- צנתור ורידי תכוף וממושך;
- תהליכים זיהומיים שהם אסימפטומטיים.
סיבה נוספת להופעת תרומבופיליה באישה הרה יכולה להיות העובדה ששלישית שזה עתה הופיעה, שליה, מצטרפת לשני מעגלי מחזור הדם הקיימים. במהלך ההריון בגוף האם המצפה, הדם רוכש קרישה מוגברת. זה מפחית את הסיכון לדימום ואובדן דם.
תסמינים
סימנים קליניים של תרומבופיליה מופיעים בהדרגה. לפעמים האם לעתיד אפילו לא חושדת שיש לה מחלה זו. התמונה הקלינית תלויה במקום בו נוצר הפקקת. הסימן הראשון להופעת תרומבופיליה יהיה כאב במקום היווצרות הפקקת עם היווצרות בצקת הגדלה במהירות.
אם נוצר קריש דם בריאות:
- תחושת "התפוצצות" בחזה;
- כאב בחזה;
- מופיע קוצר נשימה;
- נשימה קשה.
סימנים של פקקת עורקים יהיו:
- אי ספיקה כלילית חריפה;
- שבץ איסכמי;
- הַפָּלָה.
עם פקקת ורידים של הרגליים, מצוין:
- כבדות ברגליים;
- כאב באזור השוק;
- בַּצֶקֶת.
היווצרות פקקים במעי:
- בחילה;
- לְהַקִיא;
- שִׁלשׁוּל;
- כאבי חיתוך חדים.
במקרים חמורים ייתכנו: נמק רקמות, גנגרנה, דיאתזה דימומית.
אבחון תרומבופיליה במהלך ההריון
כדי לקבוע נוכחות של thrombophilia באישה בהריון, דם נלקח לניתוח. בדיקת הדם מתבצעת בשני שלבים:
שלב ההקרנה של המחקר. הוא מבוסס על זיהוי של תהליך פתולוגי בקשר מסוים במערכת הקרישה. זה קורה בעת ביצוע בדיקות דם לא ספציפיות. מחקר זה מאפשר לזהות את הצורות הבאות:
- עלייה בצמיגות הדם, עלייה בהמטוקריט מצביעה על צורות המורהולוגיות של טרומבופליה;
- תרומבופיליה עם הפרה של היווצרות תקע טסיות דם;
- תרומבופיליה עקב מחסור בחומרים טבעיים המפחיתים את פעילות קרישי הדם;
- תרומבופיליה המתרחשת כאשר מערכת הפיברינוליזה מופרעת;
- גורמים אוטואימוניים.
אם יש חשד לקריש דם במוח, נקבע בדיקת MRI. למחקר של פקקת ורידים עמוקים, אבחון אולטרסאונד עם דופלר מצוין. כדי לאבחן פתולוגיה זו בריאות ובלב, מבוצעות אבחון רנטגן וא.ק.ג. בנוסף, לאבחון של תרומבופיליה, נשים בהריון נקבעות:
- אבחון אולטרסאונד של כלי דם;
- השימוש בניגוד, רופאים מזהים פתולוגיות במעבר דם דרך כלי דם שונים;
- וינוגרפיה;
- אבחון רנטגן;
- ניתוח עבור הגורם הגנטי של פולימורפיזם.
סיבוכים
המחצית השנייה של ההריון נחשבת לתקופה קשה. בתקופה זו עלולים להתרחש סיבוכים הקשורים להופעת תרומבופיליה:
- הפלה בסוף ההריון;
- לידת מת;
- ניתוק שליה, אשר ילווה בדימום רב. הדבר מסכן את חיי האם והעובר כאחד;
- לידה לפני המועד שנקבע;
- פיגור בהתפתחות הילד, שהתרחש כתוצאה מהיווצרות קריש דם בכלי השליה;
- עצבנות לקויה של השליה;
- קרישת דם מוגברת;
- היפוקסיה עוברית;
- צורה חמורה של גסטוזה;
- דַלֶקֶת הַצֶפֶק;
- אוטם שריר הלב;
- נֶמֶק;
- נמק מעיים.
יַחַס
מה אתה יכול לעשות
אם פתולוגיה זו מזוהה אצל אישה בהריון, יש צורך לזוז יותר. מאז היפודינמיה יכולה לגרום לטרומבופיליה. לנשים בהריון בשלבים הראשונים של ההריון מותר עיסוי. בכל שליש אפשר לעשות התעמלות מונעת שתחזק את השרירים. כמו כן מוצגת שחייה. כל זה ישפיע לטובה על מהלך ההריון. יחד עם כל אמצעי המניעה הללו, יש צורך להתאים את התזונה על ידי הכנסת יותר פירות, ירקות וביטול מזון שומני ומתובל. אל תשכח להתייעץ עם רופא שיכול לעזור לרפא מחלה זו.
מה רופא עושה
הרופא בודק את המטופל. אוסף היסטוריה רפואית. עורך בדיקות מעבדה לאבחון מדויק, כמו גם להתמיינות עם מחלות אחרות. לאחר ביצוע כל המניפולציות הדרושות, הרופא רושם טיפול בהתאם למשך ההריון.
מְנִיעָה
אתה יכול להפחית את הסיכון לטרומבופיליה על ידי הקפדה על הכללים הפשוטים הבאים:
- לאזן את התזונה שלך
- אם אתה חווה תסמינים האופייניים למחלה זו, פנה מיד לייעוץ רפואי;
- דחייה של הרגלים רעים;
- אל תשכח את הפעילות הגופנית המקובלת על אמהות לעתיד;
- בשליש הראשון של ההריון, יש צורך לעבור בדיקה רפואית שגרתית;
- השתמש בתחתוני דחיסה כפי שנקבע על ידי הרופא;
- לשלוט בלחץ הדם;
- להפחית את כמות הבשר בתזונה;
- לשמור על משטר השתייה.