
הצינור הוורידי של העובר תקין. מחקר בסיסי
הקרנה של השליש הראשון (ראשון). זמני הקרנה. תוצאות ההקרנה. בדיקת אולטרסאונד.
התינוק שלך התגבר על כל הקשיים והסכנות הקשורים לתקופה העוברית. הוא עבר בבטחה דרך החצוצרות אל חלל הרחם, הייתה פלישה של הטרופובלסט לאנדומטריום, היווצרות הכוריון. העובר גדל והשתנה בצורה מדהימה מדי שבוע, נוצרו יסודות כל האיברים והמערכות החשובים ביותר, הגו, הראש והגפיים נוצרו.
לבסוף גדל ל-10 שבועות, רכש את כל התכונות הדרושות, תצורה דמוית ילד, שאפשרה לו להיקרא עובר מאותו רגע.
הגיע הזמן להקרנה של השליש הראשון (הראשון).
היום נדבר על עיתוי ההקרנה של השליש הראשון, תוצאות הקרנת האולטרסאונד.
הנושא הזה הוא עצום ומאמר אחד כאן בהחלט לא יירד. עלינו לנתח הרבה חריגות ומומים שכבר בשלב זה ניתן לחשוד או אפילו לאבחן. אבל בואו נתחיל מההתחלה.
מה זה הקרנה?
סְרִיקָה- זהו אוסף של אמצעים ומחקרים רפואיים נחוצים, בדיקות ונהלים אחרים שמטרתם זיהוי ראשוני של אנשים שביניהם ההסתברות ללקות במחלה מסוימת גבוהה יותר מאשר בשאר האוכלוסייה הנחקרת. הקרנה היא רק השלב הראשוני והראשוני של בדיקת האוכלוסייה, ואנשים עם תוצאות סקר חיוביות זקוקים לבדיקה אבחנתית לאחר מכן כדי לקבוע או לשלול קיומו של תהליך פתולוגי. חוסר האפשרות לבצע בדיקות אבחון כדי לקבוע או לשלול נוכחות של תהליך פתולוגי עם תוצאת סקר חיובית הופכת את הסקר עצמו לחסר טעם. לדוגמה, ביצוע סקר ביוכימי של מחלות כרומוזומליות עובריות אינו מוצדק אם קריוטיפ טרום לידתי לאחר מכן אינו אפשרי באזור זה.
כל תוכנית מיון חייבת להיות מלווה בתכנון נכון ובהערכה איכותית של המיון, שכן כל בדיקת מיון המתבצעת באוכלוסיה הכללית עלולה להזיק יותר מתועלת ליחידים הנבדקים. למושג "הקרנה" יש הבדלים אתיים מהותיים מהמושג "אבחון", שכן בדיקות סקר מבוצעות בקרב אנשים בעלי פוטנציאל בריא, לכן חשוב מאוד שתהיה להם הבנה מציאותית של המידע שתכנית המיון הזו מספקת. לדוגמה, בעת ביצוע בדיקת אולטרסאונד של פתולוגיה כרומוזומלית עוברית בשליש הראשון של ההריון, נשים לא צריכות לקבל את הרעיון שזיהוי של עלייה בעובי של חלל הצווארון (NTP) בעובר מעיד בהכרח על נוכחות של מחלת דאון. ומחייב הפסקת הריון. לכל בדיקה יש מגבלות מסוימות, ובפרט תוצאת בדיקת סקר שלילית אינה מבטיחה היעדר מחלה, כשם שתוצאת בדיקה חיובית אינה מעידה על קיומה.
מתי ולמה הומצאה ההקרנה בשליש הראשון?
לכל אישה יש סיכון מסוים לכך שלילד שלה יש פתולוגיה כרומוזומלית. זה מיועד לכולם, וזה לא משנה איזה אורח חיים היא מנהלת ומה המעמד החברתי שהיא תופסת.
בסריקה שיטתית (ללא דגימה), מוצעת בדיקת סקר ספציפית לכל הפרטים באוכלוסייה ספציפית. דוגמה להקרנה כזו היא בדיקת אולטרסאונד של מומים כרומוזומליים בעובר בשליש הראשון של ההריון, המוצעת לכל הנשים ההרות ללא יוצא מן הכלל לתקופה של 11-13 (+6) שבועות.
כך, בדיקת השליש הראשון- זוהי קבוצה של מחקרים רפואיים שנערכו בתקופה של 11-13 (+6) שבועות, ונועדו לזיהוי מקדים של נשים בהריון, ביניהן ההסתברות ללדת ילד עם הפרעות כרומוזומליות (CA) גבוהה יותר מאשר ב נשים הרות אחרות.
המקום העיקרי בין ה-CA שזוהה תופס על ידי תסמונת דאון (טריזומיה של 21 זוגות כרומוזומים).
הרופא האנגלי ג'ון לנגדון דאון היה הראשון שתיאר ואיפיין את התסמונת, שנקראה מאוחר יותר על שמו, ב-1862, כסוג של הפרעה נפשית.
תסמונת דאון אינה פתולוגיה נדירה - בממוצע, יש מקרה אחד מתוך 700 לידות. עד אמצע המאה ה-20, הגורמים לתסמונת דאון נותרו עלומים, אך הקשר בין הסבירות ללדת ילד עם תסמונת דאון לבין גיל האם היה ידוע, וידוע גם שכל הגזעים הושפעו מהמחלה. תִסמוֹנֶת. בשנת 1959 גילה ג'רום לז'ון שתסמונת דאון נובעת מטריזומיה של זוג הכרומוזומים ה-21, כלומר. הקריוטיפ מיוצג על ידי 47 כרומוזומים במקום 46 נורמליים, שכן הכרומוזומים של הזוג ה-21, במקום השניים הרגילים, מיוצגים על ידי שלושה עותקים.
בשנת 1970 הוצעה שיטת הסקר הראשונה לטריזומיה 21 בעובר, המבוססת על עלייה בסבירות לפתולוגיה זו עם עלייה בגיל האישה ההרה.
בהקרנה המבוססת על גיל האם, רק 5% מהנשים ייכנסו לקבוצת "סיכון גבוה", וקבוצה זו תכלול רק 30% מהעוברים עם טריזומיה 21 מכלל האוכלוסייה.
בסוף שנות ה-80, הופיעו שיטות סקר שלוקחות בחשבון לא רק את הגיל, אלא גם את תוצאות המחקר של ריכוז מוצרים ביוכימיים כאלה ממקור עוברי ושליה בדם של אישה בהריון כאלפא-פטופרוטאין (AFP), אסטריול לא מצומד (uE3), גונדוטרופין כוריוני אנושי (hCG ) ואינהיבין A. שיטת סקר זו יעילה יותר מסקר רק לגיל האישה ההרה, ובאותה תדירות של התערבויות פולשניות (כ-5%), היא יכולה לזהות 50-70% מהעוברים עם טריזומיה 21.
בשנות ה-90 הוצעה שיטת סקר המבוססת על גיל האם וערך ה-NT (עובי חלל הצווארון) של העובר בשבועות 11-13 (+6) להריון. שיטת סקר זו יכולה לזהות עד 75% מהעוברים עם פתולוגיה כרומוזומלית עם שיעור חיובי שגוי של 5%. לאחר מכן, שיטת הסקר, המבוססת על גיל האם וערך שחפת עוברית בשבועות 11-13 (+6) להריון, נוספה על ידי קביעת ריכוזי הסמנים הביוכימיים (שבריר חופשי של β-hCG ו- PAPP- א) בסרום הדם של האם בשליש הראשון להריון, מה שאפשר לזהות 85-90% מהעוברים עם טריזומיה 21.
בשנת 2001, נמצא כי 60-70% מהעוברים עם טריזומיה 21 ו-2% מהעוברים עם קריוטיפ תקין לא דמיינו את עצמות האף באולטרסאונד בשבועות 11-13. הכללת סמן זה בשיטת ההקרנה המבוססת על אולטרסאונד וקביעת סמנים ביוכימיים בשליש הראשון להריון יכולה להגביר את תדירות הגילוי של טריזומיה 21 עד 95%.
איזה US - סמנים שמגבירים את הסיכון ל-CA, אנו מעריכים?
קודם כל מדובר בהרחבת עובי חלל הצווארון (NTP), היעדר הדמיה של עצמות האף, זרימה הפוכה של הדם בצינור הוורידי והחזרת תלת-קודקוד.
מרווח צווארון- הוא ביטוי אולטרסאונד של הצטברות נוזלים מתחת לעור בחלק האחורי של הצוואר של העובר בשליש הראשון של ההריון.
- המונח "חלל" משמש ללא קשר אם לחלל זה יש מחיצות או לא, בין אם חלל זה ממוקם בצוואר או משתרע על כל גוף העובר.
- תדירות ההופעה של מחלות ומומים כרומוזומליים בעובר תלויה בגודל ה-TVP, ולא במאפיינים האולטראסוניים.
- בשליש השני של ההריון, חלל העורף בדרך כלל נעלם או, במקרים נדירים, הופך לבצקת צוואר הרחם או להיגרומה ציסטית, עם או בלי בצקת עוברית כללית.
1 המדידות מתבצעות בשבועות 11-13 (+6) להריון עם גודל עצם הזנב-פריאטלי של העובר בין 45 מ"מ ל-84 מ"מ. זו נקודה חשובה, כי זה לא נדיר לתקופה של בדיוק 11 שבועות או 11 שבועות ו-1-2 ימים העובר הוא כמה מילימטרים פחות מ-45 מ"מ. זוהי גרסה של הנורמה, אך המחקר במקרה זה יצטרך להידחות בשבוע.
2 יש לבצע את המדידה אך ורק בקטע הסגיטלי של העובר, כאשר ראש העובר נמצא במצב ניטרלי.
3 יש להגדיל את התמונה כך שרק ראש העובר והחזה העליון נראים על המסך.
4 יש להגדיל את גודל התמונה כך שהסטת הסמן המינימלית תביא לשינוי גודל של 0.1 מ"מ.
5 יש למדוד את עובי חלל הצווארון בנקודה הרחבה ביותר שלו. יש צורך להבדיל בין מבנה האקו של עור העובר לבין קרום השפיר.
יש להגדיר 6 סמנים על הגבולות הפנימיים של הקווים ההד-חיוביים שתוחמים את חלל הצווארון מבלי להיכנס אליו.
7 במהלך המחקר, יש צורך למדוד את ה-TVP מספר פעמים ולבחור את המקסימום של המדידות שהתקבלו.
ב-5-10% מהמקרים, חבל הטבור כרוך סביב הצוואר, מה שעלול להוביל לעלייה מזויפת ב-TVP. במקרים כאלה, יש למדוד את ה-TVP משני צידי חבל הטבור, והממוצע של שתי מדידות אלו משמש להערכת הסיכון להפרעות כרומוזומליות בעובר.

הדמיה של עצמות האף של העובר
- יש לבצע בשבועות 11-13 (+6) להריון ועם CTE עוברי של 45-84 מ"מ.
- יש צורך להגדיל את תמונת העובר כך שרק הראש ופלג הגוף העליון של העובר יוצגו על המסך.
- יש לקבל קטע סגיטלי לחלוטין של העובר, ומישור האינסון צריך להיות מקביל למישור עצם האף.
- כאשר מדגים את עצם האף, שלושה קווים נפרדים צריכים להיות נוכחים. הקו העליון מייצג את העור של אף העובר, התחתון, האקוגני יותר ועבה יותר, מייצג את עצם האף. הקו השלישי הוא המשך של הראשון, אך מעט גבוה ממנו ומייצג את קצה האף של העובר.
- בשבועות 11-13(+6) ניתן לקבל ולהעריך פרופיל עוברי ביותר מ-95% מהעוברים.
- עם קריוטיפ תקין, העדר הדמיה של עצמות האף אופייני ל-1% מהעוברים בנשים אירופאיות ו-10% מהעוברים בנשים אפרו-קריביות.
- עצמות האף אינן מוצגות ב-60-70% מהעוברים עם טריזומיה 21, 50% מהעוברים עם טריזומיה 18 ו-30% מהעוברים עם טריזומיה 13.
- עם שיעור חיובי כוזב של 5%, לסקר משולב, כולל מדידת TST, הדמיה של עצמות האף של העובר, ומדידה של PAPP-A ו-β-hCG בסרום האם, יש פוטנציאל לזהות יותר מ-95% מהעוברים עם טריזומיה 21.

העובר הזה הוא אחד מהתאומים הדיכורוניים. TVP וזרימת הדם בצינור הוורידי תקינים, אך אין הדמיה של עצמות האף. התוצאה של קריוטיפ היא תסמונת דאון, הקריוטיפ של העובר השני מתאומים הוא תקין.
צינור ורידי דופלר ו-tricuspid regurgitation
עם הפרעות כרומוזומליות, נוצרים לעתים קרובות מומים של איברים ומערכות שונות, כולל מומים מולדים של מערכת הלב וכלי הדם.
הצינור הוורידי הוא שאנט ייחודי המעביר דם מחומצן מוריד הטבור, המופנה בעיקר דרך הפורמן ovale לאטריום השמאלי, לעורקים הכליליים והמוחיים. לזרימת הדם בצינור הוורידי צורה אופיינית עם מהירות גבוהה בשלב של סיסטולה חדרית (גל S) ודיאסטולה (גל D) וזרימת דם אורתוגרדית בשלב התכווצות פרוזדורים (גל א).
בשבועות 11-13 (+6) להריון, הפרעה בזרימת הדם בצינור הוורידי משולבת עם נוכחות של פתולוגיה כרומוזומלית או מומי לב בעובר ומהווה סימן לתוצאה אפשרית של הריון שלילי. בגיל הריון זה, הצורה הפתולוגית של עקומות מהירות זרימת הדם נצפית ב-80% מהעוברים עם טריזומיה 21 וב-5% מהעוברים עם קריוטיפ תקין.
רגורגיטציה תלת-צדדית היא גל של זרימה חוזרת של דם דרך השסתום בין החדר הימני לאטריום הלב. ב-95% מהמקרים, רגורגיטציה תלת-קודקודית, כמו גם זרימת דם הפוכה בצינור הוורידי, נעלמים במהלך השבועות הבאים, בדרך כלל ב-16 שבועות; עם זאת, ב-5% מהמקרים זה עשוי להצביע על נוכחות של מחלת לב מולדת. בהקשר זה, מומלץ לעבור אקו לב עוברי ממושך בשבוע 18-20.
חשוב והכרחי ביותר שמומחים המעורבים בחישוב הסיכון לפתולוגיה כרומוזומלית של העובר על סמך הערכת הפרופיל שלו יעברו הכשרה והסמכה מתאימה המאשרת את רמת האיכות בביצוע בדיקת אולטרסאונד מסוג זה.
כמובן, בדיקת השליש הראשון אינה מוגבלת לקביעת סמני אולטרסאונד המגבירים את הסיכון ללדת ילד עם הפרעות כרומוזומליות כגון תסמונות דאון, אדוארדס, פטאו, טרנר וטריפלואיד. בתקופה זו ניתן לאבחן גם חריגות התפתחותיות כמו אקסנספליה ואקרניה, מומים בגפיים וסירנומליה, אומפלוצלה וגסטרוסקיסיס, מגהציסטיס ובטן s-m prune, אנומליה של גזע הגוף, חשודים ב-s-m Dandy-Walker ו-Spina bifida בעת שינוי מידות. של החדר IV, אטרזיה פי הטבעת עם זיהוי שקיפות אגן (שקיפות אגן). וזה לא הכל. אנסה לדבר בעתיד על החריגות והמומים המפורטים.
לסיכום, כמה מילים על הליך מיון השליש הראשון במרכז שלנו
כל המומחים של המרכז שלנו עובדים על פי המלצות הארגון הבינלאומי The Fetal Medicine Foundation (https://www.fetalmedicine.org/) ובעלי תעודות מארגון זה. הקרן לרפואת עובר (FMF), בראשותו של פרופסור קיפרוס ניקולאידס, עוסקת במחקר בתחום רפואת העובר, אבחון חריגות עובריות, אבחון וטיפול בסיבוכי הריון שונים. מומחים ומרכזים מוסמכים מקבלים תוכנה שפותחה על ידי FMF לחישוב הסיכון לפתולוגיה כרומוזומלית של העובר על פי אולטרסאונד והקרנה ביוכימית. כדי לקבל תעודה בבדיקת אולטרסאונד בשבועות 11-13 (+6) יש צורך להשלים הכשרה תיאורטית בקורס נתמך FMF; לקחת הכשרה מעשית במרכז מוסמך FMF; לספק ל-FMF צילומי אולטרסאונד המדגימים מדידת TP עוברי, הדמיה של עצמות האף, זרימת דופלר בצינור הוורידי ובשסתום התלת-צדדי בהתאם לקריטריונים שפותחו על ידי FMF.
לאחר מילוי וחתימה על מספר רב של מסמכים והסכמות בטאבו, תוזמן לחדר האולטרסאונד, שם אני או עמיתיי נאמוד את התפתחות העובר, את כל סמני האולטרסאונד הדרושים ל-CA, וכן שינויים אפשריים נוספים הכוריון, דפנות הרחם והשחלות.
לאחר הבדיקה תינתן מסקנה בשני עותקים ותמונות של התינוק (או התינוקות). עותק אחד של המסקנה אתה שומר איתך, ואת השני יהיה צורך לתת בחדר הטיפולים, שם יילקח דם מהווריד שלך לחלק הביוכימי של ההקרנה. בהתבסס על נתוני אולטרסאונד וביוכימיה, תוכנה מיוחדת תחשב את הסיכון האישי לפתולוגיה כרומוזומלית של העובר ובתוך 1-2 ימים תקבל תוצאה המעידה על סיכונים אינדיבידואליים עבור CA הראשי. אם תרצו, ניתן לקבל את התוצאה במייל.
אם אתה מקבל תוצאות עם סיכון נמוך ל-CA עיקרי, יומלץ לך לחזור על האולטרסאונד בשבועות 19-21 להריון. אם הסיכון גבוה, אז זכרו שזו תוצאה של מחקר מיון, ולא אבחנה. אבחון מדויק יחייב התייעצות עם גנטיקאי ושיטות אבחון כגון ביופסיה של כוריון או בדיקת מי שפיר לצורך קריוטיפ טרום לידתי.
בשנת 2012 הופיעה שיטת דיוק גבוהה נוספת של אבחון דנ"א טרום לידתי, שייחודה טמון בעובדה שאינה מצריכה פרוצדורות פולשניות (למעט נטילת דם מווריד של אישה בהריון כפלישה) - בדיקה טרום לידתית לא פולשנית.
אני מביא לתשומת לבך טבלה של תוצאות הריון עם עלייה ב-TVP:

כפי שניתן לראות, אפילו עם TP גדול מאוד, כ-15% מהילדים יכולים להיוולד בריאים, אך סביר הרבה יותר שלעובר יהיו CA או חריגות התפתחותיות גדולות.
הכנה ללימודים
הקרנה ביוכימית מתבצעת על קיבה ריקה (4-6 שעות צום). לעיתים קרובות יותר מבצעים אולטרסאונד וביוכימיה באותו היום, לדעתי זה מאוד נוח, אבל אם פתאום אכלתם לאחרונה אז אפשר לעשות בדיקת אולטרסאונד רק, ולתרום דם ביום אחר, והכי חשוב לא יאוחר מ- את 13 השבועות המלאים של ההריון. אולטרסאונד אינו דורש הכנה מיוחדת, אך שלפוחית שתן מלאה עלולה להיות לא נוחה לך ולבודק.
ברוב המקרים, אולטרסאונד מבוצע טרנס-בטני (אין צורך להתפשט), אך לעיתים יש לעבור לבדיקה טרנסווגינלית. לא פעם, בתחילת המחקר, מיקום העובר אינו מאפשר לבצע את המדידות הדרושות. במקרה זה, אתה צריך להשתעל, להתהפך מצד לצד, לפעמים אפילו לדחות את המחקר במשך 15-30 דקות. אנא הבינו.
זהו, נתראה בעוד שבועיים!
בסונוגרפיה דופלר, ניתן לקבל CSC מהווריד הנבוב העליון והתחתון, ductus venosus, ורידי כבד, ורידים ריאתיים וורידים של חבל הטבור. הכלים הנחקרים ביותר הם הווריד הנבוב התחתון (IVC) והצינור הוורידי (VP). עקומת מהירות זרימת הדם מהווריד הנבוב התחתון, המתקבלת על ידי בחינת הקטע שלו הממוקם מיד מרוחק מהצומת עם הצינור הוורידי, מאופיינת בפרופיל תלת פאזי.
גל אנטגרד ראשון מתאים לסיסטולה חדרית(SG), הגל האנטגרדי השני בגודל קטן יותר - דיאסטולה מוקדמת של החדרים, והשלישי, המאופיין בכיוון ההפוך של זרימת הדם, מתאים לשלב של סיסטולה פרוזדורית (SP). מדדים שונים הוצעו לניתוח של CSC ב-IVC, עם זאת, המחקרים האחרונים שלנו הראו כי הערכת מדד הטעינה המוקדמת יעילה יותר מאחרים המתוארים בספרות בניבוי המצב המאיים של העובר.
מדד זה, המבטא יחס בין המהירות המרביתזרימת הדם הוורידית בשלב הסיסטולה הפרוזדורית והמהירות המקסימלית שלה בשלב הסיסטולה של החדר (Preload Index (A/S) = SP/SF), תלויה בשיפוע הלחץ בין אטריום ימין לחדר ימין בסוף הדיאסטולה, שהיא שיקוף הן של התפקוד הדיאסטולי של החדרים, והן של רמת הלחץ הדיאסטולי הסופי בהם.
הדמיה של הצינור הוורידי אפשריעם חתך רוחב של הבטן העליונה של העובר בגובה הפרשות שלו מוריד הטבור. לאחר מכן מופעל מצב CFM, ועוצמת השליטה של דופלר הגל הפועם נקבעת מעט מעל אזור הכניסה של הצינור הוורידי (קרוב יותר לוריד חבל הטבור) - בנקודה שבה נרשמת מהירות זרימת הדם המרבית. במהלך CFM. ה-CSCs שלו מאופיינים באופי דו-פאזי, כאשר השיא הראשון תואם לסיסטולה חדרית (גל S), השני - לדיאסטולה חדרית (גל D), ומהירות זרימת הדם הנמוכה ביותר נצפית במהלך סיסטולה פרוזדורית (אינסיסורה A).
בין המוצעים מדדיםעבור האפיון הכמותי של CSC בצינור הוורידי, היחס היעיל ביותר ששיקף את ההמודינמיקה שלו היה היחס S/A בלתי תלוי בזווית בין המהירויות המקסימליות בסיסטולה חדרית (S) ובסיסטולה פרוזדורית (A).
סוג ה-CSC של ורידי הכבד דומהאותו דבר ב-NPV. יש מעט עבודות בספרות המוקדשות לחקר זרימת הדם בכלים אלו בעובר, אולם בהתחשב בנתונים המוצגים בהן, ניתן לטעון כי ניתוח זרימת הדם בוורידי הכבד יכול להיות אינפורמטיבי כמו ב ה-IVC.
CSC של ורידי הריאהנבדקו באזור כניסתם לאטריום הימני. סוג העקומות המתקבלות יאופיין גם בזרימת דם אנטגרדית בשלב התכווצות פרוזדורים. זיהוי של שינויים ניכרים באופי זרימת הדם ב-IVC ובוורידים הריאתיים הוא בעל עניין מיוחד, שכן הדבר עשוי לשקף את מצב ההמודינמיקה במחזור הדם הוורידי המערכתי והריאתי במהלך התפתחות העובר.
זרימת דםבווריד של חבל הטבור הוא בדרך כלל רציף. עם זאת, אם יש זרימת דם הפוכה ב-IVC במהלך שלב התכווצות פרוזדורים בוריד חבל הטבור, עשוי להיות אופי פועם של CSC. עם התפתחות תקינה של הריון, סוג זה של פעימה נצפה רק עד 12 שבועות והוא משקף את הנוקשות של דפנות החדרים בתקופה ההיריון הזו, שקובע את התדירות הגבוהה של זרימת דם הפוכה ב-IVC.
בהריון מאוחר יותררישום האופי הפועם של זרימת הדם בווריד חבל הטבור יהיה סימן לתפקוד לקוי חמור של הלב.
חזור לתוכן העניינים של הסעיף ""
1סונוגרפיה דופלר שימשה לחקר אינדיקטורים כמותיים של מהירות זרימת הדם בצינור הוורידי של העובר בשלבים שונים של מחזור הלב בנשים בריאות בגילאי 11 עד 14 שבועות של הריון. במקביל, נלקח בחשבון הריכוז בדם של אישה בהריון הקשור לחלבון פלזמה A בהריון (PAPP-A) ולתת-יחידת הבטא החופשית של גונדוטרופין כוריוני (בטא-CG). נמצא כי בנשים הרות בריאות, למהירויות זרימת הדם הליניאריות בצינור הוורידי של העובר יש טווח שונות משמעותי (כמעט כפול), אשר אינו כולל את התלות של אינדיקטורים אלו במשך ההריון בשבועות ובעובי של את הצ'וריון. נמצא מתאם שלילי חלש בין תכולת החלבונים וההורמונים הספציפיים של הריון (PAPP-A ובטא-CG) בדם של אישה לבין הפרמטרים היחסיים בלתי תלויים בזווית של זרימת הדם בצינור הוורידי העובר - היחס בין קצב זרימת הדם בסיסטולה ובדיאסטולה המוקדמת, כמו גם מדד מהירות הוורידים והתנגדות הוורידים. התלות שהתגלתה נותנת בסיס להשתמש בפרמטרים בלתי תלויים בזווית של עקומות מהירות זרימת הדם בצינור הוורידי של העובר, שנקבעו בתחילת השליש הראשון והשני של ההריון, כקריטריון נוסף לניבוי סיכון טרום לידתי.
הֵרָיוֹן
דופלרוגרפיה
צינור ורידי של העובר
עקומות מהירות זרימה
1. Altynnik N.A. הערך של הערכת דופלר של זרימת הדם בצינור הוורידי של העובר בתחילת ההריון להיווצרות קבוצת סיכון גבוה ללדת ילדים עם הפרעות כרומוזומליות.Vestnik Volgogradskogo med. אוּנִיבֶרְסִיטָה. - 2012. - מס' 4. - עמ' 66–68.
2. Lisyutkina E.V. ערך אבחוני של דופלרוגרפיה של זרימת הדם בצינור הוורידי של העובר בשלבים שונים של ההריון: מחבר. דיס. ... cand. דבש. מדעים. - מ', 2013. - 18 עמ'.
3. נוהל מתן טיפול רפואי בתחום "מיילדות וגינקולוגיה (למעט שימוש בטכנולוגיות רבייה מסייעות)". צו של משרד הבריאות של הפדרציה הרוסית מיום 01 בנובמבר 2012 מס' 572n.
4. Radzinsky V.E. תוקפנות מיילדותית. - מ.: הוצאה לאור של כתב העת Status Praesens, 2011. - 618 עמ'.
5. הנחיות לתרגול של ISUOG: שימוש בטכנולוגיית אולטרסאונד דופלר במיילדות. האגודה הבינלאומית לאבחון אולטרסאונד במיילדות וגינקולוגיה (ISUOG) / A. Bride, G. Acharya, C. M. Bilardo et al. // אבחון אולטרסאונד ופונקציונלי. - 2014. - מס' 5. - עמ' 87–98.
6. Maiz N. Ductus venosus Doppler בשבועות 11 עד 13 להריון בחיזוי התוצאה בהריונות תאומים / N. Maiz, I. Staboulidou, A.M. Leal et al. // obstet. Gynecol. - 2009. - כרך. 113. - ר' 860-865.
הרלוונטיות של בעיית הניבוי המוקדם ומניעה של התפתחות סיבוכים מיילדותי על מנת להפחית תחלואה ותמותה סביב הלידה ותינוקות קובעת את החיפוש אחר מנבאים חדשים לתוצאות בעייתיות של הריון ולידה. במהלך העשור האחרון, מוסדות רפואיים בכל מקום צוידו בסורקי אולטרסאונד המצוידים במיפוי דופלר צבעוני ומצמצמים את החשיפה הכוללת לקרינה לעובר עד לסף בטוח. הדבר מאפשר להרחיב את היקף בדיקת האולטרסאונד הסטנדרטית של נשים בהריון להיווצרות מוקדמת של קבוצות בסיכון גבוה. בין הפרמטרים הדופלרוגרפיים שנקבעו בשליש הראשון של ההריון, המחקר של עקומות מהירות זרימת הדם (BFRs) בצינור הוורידי של העובר משך את תשומת הלב הגדולה ביותר של החוקרים. הערך הפרוגנוסטי הגבוה של לימוד ספקטרום CSC בכלי זה בסוף הטרימסטר הראשון - תחילת השליש השני להריון הוכח ביחס לנוכחות הפרעות כרומוזומליות, מומי לב מולדים בעובר ותוצאת הריון מרובה עוברים. . אבל מחקרים אלה עסקו רק במחקר האיכותני של CSCs (רישום של זרימת דם רטרוגרדית או חד-כיוונית). פרמטרים נורמטיביים כמותיים של מהירות זרימת הדם בצינור הוורידי של העובר בתחילת השליש הראשון והשני של ההריון בשלבים שונים של מחזור הלב נותרו לא ידועים עד כה. זה מגביל את האפשרות להשתמש בשיטה זו כדי לחזות סוגים אחרים של פתולוגיה מיילדותית. הבעיה הקיימת סימנה את כיוון המחקר.
מטרת העבודה היא לקבוע את הפרמטרים הנורמטיביים של קצב זרימת הדם של העובר בשבועות 11-14 להריון.
חומר ושיטות מחקר
מטרת המחקר הייתה 72 נשים בריאות סומטית עם מהלך פיזיולוגי של הריון יחיד, לאחר 11 שבועות. + 0/7 ימים עד 13 שבועות + 6/7 ימי הריון. קריטריונים להכללה במחקר:
א) גיל מ-18 עד 35 שנים;
ב) הריון מ-11 עד 14 שבועות;
ג) נושאת עובר אחד;
ד) מיקום הכוריון בתחתית או לאורך הדפנות הצדדיות של הרחם;
ה) היעדר פתולוגיה חוץ-גניטלית בשלב של תת ופירוק;
ה) התעברות ספונטנית;
ז) היעדר אפיזודה של הפסקת היריון מאיימת הן בזמן המחקר והן בשלביו המוקדמים יותר.
מחקר זרימת הדם בצינור הוורידי של העובר בוצע במכשיר אולטרסאונד Voluson E8 (ארה"ב), בהתאם לעקרון ALARA (As Low As Reasonably Achieveble) - "As Low As Reasonably Achievable", כלומר. תוך שימוש בהספק המוצא הנמוך ביותר. רישום זרימת הדם בצינור הוורידי של העובר בוצע על ידי מומחים בעלי תעודה מתאימה של הקרן לרפואת עובר. מהירות זרימת הדם נמדדה בסיסטולה (S), דיאסטולה (E) של חדרי הלב, וכן במהלך התכווצות פרוזדורי הלב, כלומר. בדיאסטולה מאוחרת (A).
חושבו היחסים בין מהירויות הפאזה של זרימת הדם (S/E ו-S/A) וכן המדדים הבלתי תלויים בזווית - מדד התנגדות הורידים (RII) ו-Venocity Index (VRI). המחקר נערך כתוספת לבדיקה הסטנדרטית בשליש הראשון של ההריון, שנקבעה על ידי "טווח הבדיקות הבסיסי של נשים בהריון" של הנוהל הפדרלי למתן טיפול רפואי בפרופיל "מיילדות וגינקולוגיה (למעט שימוש בטכנולוגיות רבייה מסייעות)". בנוסף לנתוני הבדיקה הקלינית של המטופלים, העבודה לקחה בחשבון את התוכן בדם של נשים ביום הבדיקה של חלבון פלזמה A (PAPP-A) הקשור להריון ותת-יחידת הבטא החופשית של גונדוטרופין כוריוני. (בטא-CG), הן בערכים כמותיים והן בצורה של "ריבוי של חציון" (MoM).
הנתונים שנרשמו עובדו בשיטת ניתוח המתאם והשונות והם מוצגים כ"ממוצע ± סטיית תקן" (M ± SD) ו-95% רווח בר סמך (95% CI).
תוצאות מחקר ודיון
הנתונים שהתקבלו מצביעים על כך שקצב זרימת הדם בצינור הוורידי בעובר בתחילת השליש הראשון והשני להריון במהלך ההריון הפיזיולוגי משתנה מאוד (טבלה).
בשלבים שונים של מחזור הלב העובר, מאפיינים אינדיבידואליים בקבוצת הנבדקים קבעו יותר מאשר אי התאמה כפולה בין האינדיקטורים שנרשמו. יחד עם זאת, הפרמטרים הליניאריים של זרימת הדם לא היו תלויים לא בגיל ההריון בשבועות או בעובי הכוריון שנמדד בסריקת אולטרסאונד. לא היו מקרים של זרימת דם רטרוגרדית בצינור הוורידי בעובר (סמן להיפוקסיה תוך רחמית או פתולוגיה תורשתית) בנשים שנבדקו.
אינדיקטורים של עקומות מהירות זרימת הדם בצינור הוורידי של העובר בשלבים שונים של מחזור הלב בשלבים המוקדמים של ההריון הפיזיולוגי
היחסים בין קצבי זרימת הדם בסיסטולה ודיאסטולה מוקדמת (S/E) בנשים הרות בריאות היו פחות משתנים - הפערים במדדים היו לא יותר מ-11%. זה איפשר לחשוף מתאם הפוך חלש בין מדד זה לבין ריכוז הגונדוטרופין הכוריוני בדם של אישה בהריון (r = -0.3; p< 0,05). Соотношение скоростей кровотока в венозном протоке плода в систолу и позднюю диастолу (S/А) также имело большую вариабельность (почти двухкратное превышение максимального значения над минимальным), что не позволило определить взаимосвязь этого показателя с другими результатами стандартного обследования беременных. Размах вариации индексов скоростей вен и резистентности вен был намного меньше - в пределах 46 и 37 % соответственно. Это определило наличие отрицательной корреляционной связи между сравниваемыми параметрами кровотока в венозном протоке плода и продукцией специфических гормонов и белков беременности - бета-ХГ и РАРР-а (коэффициенты корреляции соответственно равны - 0,41 (р < 0,05) и - 0,34 (р < 0,05). При этом не имел преимуществ вид представления бета-ХГ и РАРР-а (количественные значения или МоМ); связь указанных параметров была слабой, но доказанной посредством проверки нулевой гипотезы. Так как определение продукции бета-ХГ и РАРР-а в МоМ используется в качестве одного из критериев прогноза пренатального риска с ранних сроков беременности , выявленная взаимосвязь открывает перспективы использования для этих целей и числовых значений исследования кровотока в венозном протоке плода. Но оценка эффективности нового прогностического критерия становится возможной только при условии четкого представления о нормативных значениях КСК в указанном кровеносном сосуде.
סיכום
הנתונים המתקבלים הם ראשוניים, עם זאת, הם מראים כי העקומות של מהירויות זרימת הדם בצינור הוורידי של העובר בתחילת ההריון יכולות להיות נתונות לא רק לניתוח איכותי (זיהוי של זרימת דם רטרוגרדית ואפסית), אלא גם מוצגים כערכים מספריים לחיזוי מוקדם של סיבוכי הריון.
סוקרים:Agarkova L.A., דוקטור למדעי הרפואה, פרופסור, מנהל, מכון המחקר למיילדות, גינקולוגיה ופרינאטולוגיה, הסניף הסיבירי של האקדמיה הרוסית למדעי הרפואה, טומסק;
סוטניקובה ל.ס., דוקטור למדעי הרפואה, פרופסור במחלקה למיילדות וגינקולוגיה של ה-FPC וה-PPS, האוניברסיטה לרפואה מדינת סיביר של משרד הבריאות של הפדרציה הרוסית, טומסק.
העבודה התקבלה על ידי העורכים ב-12 בפברואר 2015.
קישור ביבליוגרפי
Mikheenko G.A., Yuriev S.Yu., Korotkova Yu.Yu. פרמטרי שלב של מהירות זרימת הדם בצינור הוורידי של העובר אצל נשים בריאות בשבועות 11-14 להריון // מחקר יסודי. - 2015. - מס' 1-1. - ש' 107-109;כתובת אתר: http://fundamental-research.ru/ru/article/view?id=36777 (תאריך גישה: 13/12/2019). אנו מביאים לידיעתכם את כתבי העת בהוצאת ההוצאה "האקדמיה להיסטוריה של הטבע"
אולטרסאונד דופלר בהריון הוא שיטת אבחון מודרנית באמצעות אולטרסאונד, המאפשרת לבחון באופן אובייקטיבי ומלא את זרימת הדם של העובר, השליה והרחם. על פי מצב מערכת הדם, ניתן להעריך את מצב העובר, את קצב התפתחותו – האם התינוק סובל מחוסר חמצן וכן שינויים פתולוגיים אפשריים. דופלרומטריה של העובר היא הטכניקה היחידה שיכולה להראות את המיקום המדויק של הפתולוגיה של כלי הדם (ברחם, בחבל הטבור או בשליה).
התייעצות של רופא מבוססת על תוצאות בדיקות או אולטרסאונד - 500 רובל. (לבקשת המטופל)
מדוע ומתי לבצע דופלרומטריה במהלך ההריון
כיום, מחלות כלי דם הן אחת הבעיות הנפוצות ביותר בפרקטיקה הרפואית. אבחון בזמן מאפשר לזהות פתולוגיות כאלה בשלב מוקדם של התפתחות, ובמקביל, גורמים רבים שיכולים לגרום להתפתחות של הפרעות במחזור הדם.
הערך של ההליך טמון בתכולת המידע הגבוהה שלו, שבזכותה הרופא מסוגל לזהות לא רק את הפתולוגיה שפותחה כבר, אלא גם תסמינים פרה-קליניים כמעט בלתי מורגשים של המחלה. ההליך נקבע לאחר היווצרות מלאה של השליה - לא לפני 18 שבועות, לעתים קרובות יותר בשבוע 32-34 כבדיקה שגרתית.
אם יש אפילו חשד קל להפרעות בהתפתחות העובר, אולטרסאונד דופלר מבוצע בכל עת. דופלר נעשה בשילוב עם , בעוד התחושות לאישה בהריון, ההליך אינו שונה מבדיקת האולטרסאונד הקלאסית.
מהות השיטה
שיטה זו ללימוד מערכת הדם מבוססת על יישום אפקט דופלר.
לבדיקה משתמשים באותו אולטרסאונד כמו בבדיקת אולטרסאונד רגילה. ההבדל טמון בחיישן מיוחד המבוסס על אפקט הדופלר והפרשנות של הנתונים שהתקבלו. במחקר נרשמים גלים על-קוליים המוחזרים לא מרקמות סטטיות, אלא מעצמים נעים - תאי דם, כתוצאה מכך תדירות הקרניים המוחזרות משתנה מאוד בהשוואה לאלו הנבדקות. המכשיר מעבד את הנתונים שהתקבלו ויוצר תמונת צבע דו מימדית. הודות לכך, ניתן להעריך את המהירות והכיוון של זרימת הדם, את האנטומיה ואת הפטנציה של כלי הדם.
משך אולטרסאונד דופלר הוא 20-40 דקות. אין לו התוויות נגד, אין סיבוכים, אין השפעות שליליות על הגוף. המחקר אינו כואב לחלוטין ובטוח.
אינדיקציות
גינקולוגים ממליצים לעבור בדיקת דופלר 1-2 פעמים במהלך ההריון, יחד עם . אם יש בעיות, יש לבצע דופלר עוברי בהקדם האפשרי. בעיקרון, דופלרומטריה נקבעת כאשר גודל העובר אינו תואם את גיל ההריון. ההליך מתבצע גם במקרים הבאים:
- סיבוכים בלידת ילד;
- אי ספיקה שליה עוברית;
- לאם יש מחלות כרוניות וקשות (סוכרת, יתר לחץ דם, אנמיה, מחלות מערכתיות);
- קונפליקט רזוס בין אישה בהריון לילד;
- הריון מרובה עוברים;
- טפטוף לא חיסוני של העובר;
- מיקום לא נכון של העובר ברחם;
- התבגרות מוקדמת של השליה;
- הסתבכות של צוואר הילד עם חבל הטבור, חשד להיפוקסיה;
- מבוטא oligohydramnios / polyhydramnios;
- רעלת הריון (רעלת מאוחרת, המלווה בהידרדרות בתפקוד הכליות, כלי הדם והמוח - חלבון מופיע בשתן, הלחץ עולה);
- פציעה בטן אצל אישה בהריון;
- הפרעות כרומוזומליות של התינוק;
- העובר זז פחות מהרגיל או שלא מורגשת תנועה כלל;
- תוצאות לא מספקות של קרדיוטוקוגרפיה;
- סיבוכים בנשיאת הריון קודם (לידה מוקדמת, הפלה ועוד).
כמו כן, יש לעשות אולטרסאונד עוברי עם דופלר במקרים בהם האם אינה בת 20 או שהיא מעל גיל 35.
מה מגלה דופלרומטריה עוברית?
דופלר עוזר לזהות היפוקסיה עוברית בזמן ולהימנע מהבעיה עוד לפני שהילד נמצא בסכנה, או למזער השלכות שליליות. בעזרתו יכול הרופא לברר את הסיבות להסתבכות חבל הטבור ולראות כמה פעמים ועד כמה צוואר התינוק כרוך בחוזקה. ללא מידע חיוני זה, מומחים לא יוכלו לבחור את הטקטיקות הנכונות ללידה, המסכנת את בריאותו וחיי הילד.
כמו כן בעזרת דופלר ניתן לראות:
- המצב והקצב של לב העובר במנוחה ובתנועה;
- מצב שסתומי הלב של כלי הדם הראשיים, העורקים והוורידים;
- מהירות ונפח זרימת הדם של מערכת הדם ההיקפית;
- זרימת הדם בחבל הטבור ובשליה;
- מצב של מערכת הדם, הלב והכליות של אישה בהריון.
המידע שהתקבל מאפשר לרופא להעריך:
- סבלנות ומצב של מיטת כלי הדם, נוכחות של סטיות החוסמות את זרימת הדם של העובר;
- רוויה בדם וחומרים מזינים של כל הרקמות של הילד;
- סבלנות ומצב של חבל הטבור, הסתבכות של צוואר התינוק;
- יעילות השליה;
- המצב והעבודה של מערכת הדם של אישה במהלך ההריון.

הכנה ותכונות של אולטרסאונד עוברי עם דופלר
ההליך אינו דורש כל אמצעי הכנה: לא הדיאטה ולא מלאות השלפוחית והקיבה משפיעים על תוצאות הבדיקה. ההמלצה היחידה היא לקחת הפסקה מהאכילה של כמה שעות לפני הבדיקה.
אישה בהריון צריכה לקחת איתה את הדברים הבאים: כיוון ותוצאות בדיקות ובדיקות קודמות (אולטרסאונד, CTG, ECG), כרטיס החלפה לאישה הרה. אין צורך במפיות נייר ובחיתול חד פעמי או מגבת - הכל ניתן ללא תשלום במרפאתנו.
טכניקת אולטרסאונד דופלר דומה לאולטרסאונד טרנס-בטני. האישה שוכבת על הספה בגבה וחושפת את בטנה. הרופא מורח ג'ל מיוחד על האזור הנחקר כדי לשפר את החדירות של גלים קוליים ולאחר מכן מעביר את החיישן מעליו, בו זמנית בוחן את הנתונים שהתקבלו על המוניטור. פרשנות של התוצאות ניתנת לאישה באותו היום.
דופלרומטריה במהלך ההריון יכולה להתבצע במספר דרכים:
- אולטרסאונד דופלר משמש להערכת הכיוון, העוצמה, אופי זרימת הדם בכלי הדם.
- לימוד דופלקס - שונה מהשיטה הקודמת ברמת דיוק ובתוכן מידע רב יותר. הוא משמש להערכת זרימת הדם של כלי הדם והאנטומיה שלהם.
- מיפוי צבע - מצבם של הכלים הקטנים ביותר והפטנטיות שלהם מקודדת לפי צבע.
פרשנות של תוצאות דופלרומטריה עוברית
הערכת מצב אספקת הדם באמצעות דופלר נוצרת על בסיס האינדיקטורים הבאים:
- היחס הסיסטולי-דיאסטולי הוא היחס בין המקסימום ו מהירות זרימת דם מינימלית;
- אינדקס התנגדות - היחס בין ההפרש בין מהירות זרימת הדם המקסימלית והמינימלית למקסימום במהלך תקופת הדחיסה;
- הַפעָמָה אינדקס - היחס בין ההפרש בין מהירות זרימת הדם המקסימלית והמינימלית למהירות הממוצעת עבור מחזור לב שלם.
דופלר עוברי: נורמה שבועית ופרוגנוזה לסטיות
על מנת שהתוצאות יפוענחו נכון ויוכלו לזהות את כל הסטיות, יש צורך להשוות את הנתונים המתקבלים עם הערכים הסטנדרטיים, תוך התחשבות בגיל ההריון.

אינדיקטורים לנורמה של מדד ההתנגדות של עורקי הרחם
תקופת הריון (שבועות) | המדד הממוצע של IR של עורקי הרחם | טווח תנודות אפשרי |
0,52 | 0,37 – 0,7 |
|
0,51 | 0,36 – 0,69 |
|
0,36 – 0,68 |
||
0,36 – 0,68 |
||
0,35 – 0,67 |
||
0,49 | 0,35 – 0,66 |
|
0,49 | 0,35 – 0,65 |
|
0,48 | 0,34 – 0,64 |
|
0,48 | 0,34 – 0,64 |
|
0,47 | 0,34 – 0,63 |
|
0,46 | 0,34 – 0,62 |
|
0,46 | 0,34 – 0,61 |
|
0,45 | 0,34 – 0,61 |
|
0,45 | 0,34 – 0,59 |
|
0,45 | 0,34 – 0,59 |
|
0,45 | 0,33 – 0,58 |
|
0,44 | 0,33 – 0,58 |
|
0,44 | 0,33 – 0,57 |
|
0,44 | 0,33 – 0,57 |
|
0,43 | 0,33 – 0,57 |
|
0,43 | 0,32 – 0,57 |
|
0,43 | 0,32 – 0,56 |
אינדיקטורים נורמטיביים של מדד הפעימה של עורקי הרחם
תקופת הריון (שבועות) | PI ממוצע של עורקי הרחם | טווח תנודות אפשרי |
1,54 | 1,04 – 2,03 |
|
1,47 | 0,98 – 1,96 |
|
1,41 | 0,92 – 1,9 |
|
1,35 | 0,86 – 1,85 |
|
0,81 – 1,79 |
||
1,25 | 0,76 – 1,74 |
|
0,71 – 1,69 |
||
1,16 | 0,67 – 1,65 |
|
1,12 | 0,63 – 1,61 |
|
1,08 | 0,59 – 1,57 |
|
1,05 | 0,56 – 1,54 |
|
1,02 | 0,53 – 1,51 |
|
0,99 | 0,5 – 1,48 |
|
0,97 | 0,48 – 1,46 |
|
0,95 | 0,46 – 1,44 |
|
0,94 | 0,44 – 1,43 |
|
0,92 | 0,43 – 1,42 |
|
0,92 | 0,42 – 1,41 |
|
0,91 | 0,42 – 1,4 |
|
0,91 | 0,42 – 1,4 |
|
0,91 | 0,42 – 1,4 |
|
0,92 | 0,42 – 1,41 |
אינדיקטורים של עורק הרחם הימני והשמאלי עשויים להיות שונים. העיקר ששני האינדיקטורים אינם חורגים מגבולות הנורמה. אם שני האינדיקטורים אינם תואמים לנורמה, הדבר מצביע על הפרה של מחזור הדם של הרחם. אם אינדיקטור אחד הוא לאסימטריה של זרימת הדם הרחמית
חשוב לציין שבשבוע 18-21 ייתכנו סטיות באינדיקטורים עקב התהליך הפיזיולוגי ההסתגלותי הבלתי שלם של פלישת ציטוטרופובלסטים. במקרה זה, יש לחזור על דופלר עוברי לאחר 2-3 שבועות.
אינדיקטורים נורמטיביים ליחס הסיסטולי-דיאסטולי בחצוצרות
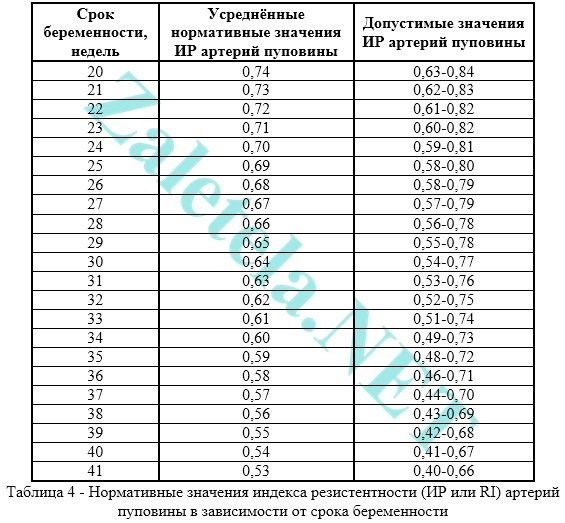
נורמת דופלר: עורקי טבור
ערכים נורמטיביים של מדד ההתנגדות של עורקי הטבור:
תקופת הריון (שבועות) | המדד הממוצע של IR של עורקי הטבור | טווח תנודות אפשרי |
0,74 | 0,63 – 0,84 |
|
0,73 | 0,62 – 0,83 |
|
0,72 | 0,61 – 0,82 |
|
0,71 | 0,6 – 0,82 |
|
0,59 – 0,81 |
||
0,69 | 0,58 – 0,8 |
|
0,68 | 0,58 – 0,79 |
|
0,67 | 0,57 – 0,79 |
|
0,66 | 0,56 – 0,78 |
|
0,65 | 0,55 – 0,78 |
|
0,64 | 0,54 – 0,77 |
|
0,63 | 0,53 – 0,76 |
|
0,62 | 0,52 – 0,75 |
|
0,61 | 0,51 – 0,74 |
|
0,49 – 0,73 |
||
0,59 | 0,48 – 0,72 |
|
0,58 | 0,46 – 0,71 |
|
0,57 | 0,44 – 0,7 |
|
0,56 | 0,43 – 0,69 |
|
0,55 | 0,42 – 0,68 |
|
0,54 | 0,41 – 0,67 |
|
0,53 | 0,4 – 0,66 |
ערכים נורמטיביים של מדד הפעימה של עורקי חבל הטבור:
תקופת הריון (שבועות) | PI ממוצע של עורקי חבל הטבור | טווח תנודות אפשרי |
1,72 | 1,53 – 1,9 |
|
1,62 | 1,45 – 1,78 |
|
1,45 | 1,25 – 1,65 |
|
1,35 | 1,18 – 1,51 |
|
1,35 | 1,17 – 1,52 |
|
1,25 | 1,09 – 1,41 |
|
1,12 | 0,96 – 1,27 |
|
1,15 | 0,98 – 1,33 |
|
1,01 | 0,86 – 1,16 |
|
1,01 | 0,86 – 1,16 |
|
1,05 | 0,87 – 1,23 |
|
1,03 | 0,88 – 1,17 |
|
0,95 | 0,76 – 1,13 |
|
0,85 | 0,71 – 0,99 |
|
0,84 | 0,67 – 1,1 |
|
0,84 | 0,59 – 0,93 |
|
0,83 | 0,58 – 0,99 |
|
35 — 37 | 0,81 | 0,57 – 1,05 |
38 — 41 | 0,74 | 0,37 – 1,08 |
השגת ערכים אפס והפוכים של זרימת דם דיאסטולית נחשבת לפתולוגיה. זה מצביע על מצב קריטי של העובר, שמותו יתרחש תוך 2-3 ימים. במקרה זה, ניתוח קיסרי נקבע מיד (אם גיל ההריון הוא יותר מ-28 שבועות) כדי להציל את חיי התינוק.
ערכים נורמטיביים של היחס הסיסטולי-דיאסטולי של עורקי הטבור:
הפרה של זרימת הדם בחבל הטבור גוררת עיכוב בהתפתחות הילד.
נורמות אולטרסאונד דופלר: עורק מוחי אמצעי עוברי
תקופת הריון (שבועות) | PI ממוצע בעורק המוח האמצעי | טווח תנודות אפשרי |
1,83 | 1,36 – 2,31 |
|
1,87 | 1,4 – 2,34 |
|
1,91 | 1,44 – 2,37 |
|
1,93 | 1,47 – 2,4 |
|
1,96 | 1,49 – 2,42 |
|
1,97 | 1,51 – 2,44 |
|
1,98 | 1,52 – 2,45 |
|
1,99 | 1,53 – 2,45 |
|
1,99 | 1,53 – 2,46 |
|
1,99 | 1,53 – 2,45 |
|
1,98 | 1,52 – 2,44 |
|
1,97 | 1,51 – 2,43 |
|
1,95 | 1,49 – 2,41 |
|
1,93 | 1,46 – 2,39 |
|
1,43 – 2,36 |
||
1,86 | 1,4 – 2,32 |
|
1,82 | 1,36 – 2,28 |
|
1,78 | 1,32 – 2,24 |
|
1,73 | 1,27 – 2,19 |
|
1,67 | 1,21 – 2,14 |
|
1,61 | 1,15 – 2,08 |
|
1,55 | 1,08 – 2,01 |
מהירות מרבית בעורק המוח האמצעי של העובר:
תקופת הריון (שבועות) | מְמוּצָע | טווח תנודות אפשרי |
19,7 | 16,7 – 23 |
|
21,8 | 18,1 — 26 |
|
23,9 | 19,5 — 29 |
|
20,8 — 32 |
||
28,2 | 22,2 – 35 |
|
30,3 | 23,6 – 38,1 |
|
32,4 | 24,9 – 41,1 |
|
34,6 | 26,3 – 44,1 |
|
36,7 | 27,7 – 47,1 |
|
38,8 | 29 – 50,1 |
|
40,9 | 30,4 – 53,1 |
|
43,1 | 31,8 – 56,1 |
|
45,2 | 33,1 – 59,1 |
|
47,3 | 34,5 – 62,1 |
|
49,5 | 35,9 – 65,1 |
|
51,6 | 37,2 – 68,2 |
|
53,7 | 38,6 – 71,2 |
|
55,8 | 40 – 74,2 |
|
41,3 – 77,2 |
||
60,1 | 42,7 – 80,2 |
|
62,2 | 44,1 – 83,2 |
|
64,4 | 45,4 – 86,2 |
ערכים נורמטיביים של היחס הסיסטולי-דיאסטולי בעורק המוח האמצעי:
קריאות דופלר עובריות תקינות: אבי העורקים של העובר
הפרות במחזור הדם של אבי העורקים של העובר ניתנות לזיהוי רק לאחר 22-24 שבועות של הריון.
ערך נורמטיבי של מדד הפעימה של אבי העורקים העובר:
תקופת הריון (שבועות) | PI ממוצע של אבי העורקים העובר | טווח תנודות אפשרי |
1,79 | 1,49 – 2,16 |
|
1,79 | 1,49 – 2,16 |
|
1,79 | 1,49 – 2,17 |
|
1,49 – 2,18 |
||
1,49 – 2,19 |
||
1,81 | 1,49 – 2,2 |
|
1,81 | 1,49 – 2,21 |
|
1,82 | 1,5 – 2,22 |
|
1,83 | 1,5 – 2,24 |
|
1,82 | 1,51 – 2,25 |
|
1,81 | 1,51 – 2,26 |
|
1,81 | 1,52 – 2,28 |
|
1,53 – 2,29 |
||
1,53 – 2,31 |
||
1,79 | 1,54 – 2,32 |
|
1,79 | 1,55 – 2,34 |
|
1,79 | 1,55 – 2,35 |
|
1,92 | 1,56 – 2,36 |
|
1,93 | 1,57 – 2,38 |
|
1,94 | 1,57 – 2,39 |
|
1,94 | 1,57 – 2,4 |
|
1,95 | 1,58 – 2,41 |
ערכים נורמטיביים של מדד ההתנגדות של אבי העורקים העובר:
ערכים נורמטיביים של המהירות הסיסטולית של אבי העורקים העובר:
תקופת הריון (שבועות) | קצב סיסטולי ממוצע | טווח תנודות אפשרי |
26,88 | 12,27 – 44,11 |
|
28,87 | 14,1 – 46,28 |
|
30,52 | 15,6 – 48,12 |
|
31,95 | 16,87 – 49,74 |
|
33,23 | 18 – 51, 2 |
|
34,39 | 19 – 52,55 |
|
35,47 | 19,92 – 53,81 |
|
36,47 | 20,77 – 55,01 |
|
37,42 | 21,55 – 56,13 |
|
38,32 | 22,3 – 57,22 |
|
39,17 | 23,02 – 58,26 |
|
40,01 | 23,66 – 59,27 |
|
40,8 | 24,3 – 60,26 |
|
41,57 | 24,92 – 61,21 |
|
42,32 | 25,52 – 62,16 |
|
43,06 | 26,1 – 63,08 |
|
43,79 | 26,67 – 64,02 |
|
44,52 | 27,24 – 64,93 |
|
45,24 | 27,8 – 65,81 |
|
45,96 | 28,37 – 66,72 |
|
46,7 | 28,95 – 67,65 |
|
47,47 | 29,57 – 68,62 |
ערכים נורמטיביים של היחס הסיסטולי-דיאסטולי של אבי העורקים העובר:
נורמות דופלר במהלך ההריון: צינור ורידי
הצינור הוורידי אינו מוערך באמצעות אינדקסים. אינדיקטור לפתולוגיה הוא אפס או ערכי זרימת דם שליליים. בדרך כלל, ערכים אלה מתקבלים עם תת תזונה עוברית, מחלת לב מולדת, נטפת לא חיסונית.
במקרה בו זרימת הדם בחבל הטבור במצב קריטי, אך לא התגלו חריגות בזרימת הדם בצינור הוורידי, ניתן להאריך את ההיריון עד למועד הלידה האופטימלי.
איך יבין רופא הנשים אם יש היפוקסיה עוברית?
הרופא משווה את קריאות הדופלר הרגילות לתוצאה.
- עלייה ב-IR ו-LMS בעורקי הרחם היא סימן לכך שהתינוק אינו מקבל מספיק חמצן. זה יעכב את ההתפתחות.
- עלייה בדופלר בעורק הטבור היא סימן לאי ספיקה שליה עוברית. זוהי פתולוגיה של כלי דם, כך שהעובר כבר סובל. זה גם סימן לגסטוזה.
- אם האינדיקטורים של IR ו-LMS בחבל הטבור עם הריון מרובה עוברים שונים, זה מצביע על כך שאחד התינוקות חווה היפוקסיה (תסמונת עירוי).
- חריגה מ-LMS ו-IR באבי העורקים היא סימפטום לבריאות לקויה של הילד עקב הריון ממושך, עקב סוכרת אצל אישה בהריון, עם קונפליקט על גורם Rh וכו'.
- ירידה ב-LMS ו-IR עם דופלרומטריה בעורקי הצוואר והמוח נצפית במצב קשה ביותר של העובר, שכן במקרה זה רק האיברים העיקריים התומכים בחיים מסופקים בדם. במצב כזה יש לבצע לידה מלאכותית מיד.
רוב הנשים אינן יודעות על מחקר כזה כמו דופלר עד תחילת השליש השלישי, ומאותו רגע, דופלר לנשים בהריון הופך להליך מוכר למדי.
דופלר- זוהי אחת משיטות האבחון באולטרסאונד המאפשרות להעריך את עוצמת זרימת הדם בכלים שונים, למשל, בכלי הרחם ובחבל הטבור. זה הכי אינפורמטיבי אחרי 30 שבועות, אבל במקרה של סטיות במהלך ההריון (למשל, אם העובר בפיגור בהתפתחות), ניתן לרשום אולטרסאונד דופלר מוקדם יותר - החל משבוע 20.
אינדיקציות דופלר
זרימת דם שליה מספקת מבטיחה מהלך תקין של ההריון. הפרה של זרימת הדם עלולה להוביל לעיכוב בגדילה תוך רחמית (IUGR), ולכן הסיבה העיקרית לרישום דופלרומטריה במהלך ההריון היא בדיוק הפער בין גודל הגוף ו/או איברי התינוק.
לא בהכרח עם הפרעה בזרימת הדם, הילד יפגר מאחור בהתפתחות, רק הסיכון למהלך לא חיובי של ההריון עולה באופן משמעותי. ולהיפך, אם יש חשד לפיגור עוברי בהתפתחות, אך זרימת הדם אינה מופרעת, הרי שברוב המקרים הדבר מעיד על כך שהאישה נושאת ילד קטן אך בריא.
דופלרומטריה נקבעת גם עבור:
- התבגרות מוקדמת של השליה;
- אוליגוהידרמניוס חמור או פוליהידרמניוס;
- חריגות בחבל הטבור;
- קונפליקט רזוס;
- gestosis (רעילות מאוחרת, מסובכת על ידי הקאות, נפיחות חמורה ולחץ מוגבר אצל אישה בהריון);
- לאם לעתיד יש מחלת כליות, יתר לחץ דם, סוכרת;
- חשד לפתולוגיה כרומוזומלית;
- טפטוף לא חיסוני של העובר;
- התפתחות לא אחידה של תינוקות במהלך הריון מרובה עוברים (כאשר יש הבדל במשקל גופם של יותר מ-10%).
אם לעובר יש בעיות לב, דופלר מבוצע יחד עם CTG, מה שנקרא אקו לב דופלר.
עם אי ספיקת שליה עוברית, דופלרומטריה מתבצעת באופן שיטתי כל 2-3 שבועות.
כמו כן, עם התפתחות של סיבוכים במהלך ההיריון הקודם של העובר, ניתן לרשום אולטרסאונד דופלר במהלך ההריון הבא.
הכנה למחקר ואופן ביצועו
דופלרומטריה בנשים בהריון מתבצעת על פי אינדיקציות, ואינה בדיקת חובה במהלך ההריון הרגיל. אבל לעתים קרובות יותר ויותר במרפאות לפני לידה, כל הנשים, ללא יוצא מן הכלל, עוברות אולטרסאונד דופלר בשבוע 30-34 כהערכה של מצב העובר.
הליך זה אינו כואב ואינו מזיק הן לאם והן לעובר. העיקרון של אולטרסאונד דופלר זהה לאולטרסאונד קונבנציונלי במהלך הריון: חיישן דופלר מיוחד מופעל על פני הבטן, המצויד בכל מכשיר אבחון אולטרסאונד מודרני. לכן, מחקר מסוג זה אינו דורש הכנה מיוחדת.
דופלר- זוהי הערכה ויזואלית של זרימת הדם (כאשר נצפית ממסך הצג תמונה צבעונית וגרפית של עקומות של מהירויות זרימת הדם).
דופלרוגרפיה- זו אותה דופלרומטריה, רק האינדיקציות מתועדות בנוסף על הקלטת על מנת לעקוב אחר השינוי (שיפור/הידרדרות) בזרימת הדם לאחר הטיפול.
פרשנות של מדדי דופלרומטריה
עורקי רחם (a. uterina dextra - ימין ו- a. uterina sinistra - עורקי רחם שמאליים, בהתאמה).על האוזיסט לקבוע את אופי זרימת הדם הן בעורק הרחם השמאלי והן בעורק הרחם הימני, מכיוון שעם גסטוזה ניתן להפריע לו בעורק אחד בלבד. לפיכך, בהערכת זרימת הדם בעורק אחד בלבד, אתה יכול לתת מסקנה שקרית, שתשפיע לרעה על בריאות התינוק והאם המצפה.
ישנה תיאוריה מדעית כזו שאם זרימת הדם מופרעת רק בעורק רחם אחד (בעיקר בימין), לאישה יש סיכון גבוה לרעלת רעלת הריון מאוחרת (רעלת הריון) עם כל ההשלכות השליליות.
עם גסטוזה, זרימת הדם בעורק הרחם מופרעת תחילה, וכאשר המצב מחמיר, זרימת הדם בעורקי חבל הטבור מחמירה. לכן, במקרה של הפרה של זרימת הדם בעורקי הרחם, יש צורך מדי פעם מחדש דופלר כדי לשלוט במצב.
כדי להעריך את זרימת הדם בעורקי הרחם, מדד ההתנגדות (IR או RI) מחושב.

לעתים קרובות, יתר לחץ דם הנגרם על ידי הריון מתפתח עקב הפרעה בזרימת הדם ברחם. הגוף של האם לעתיד מגביר באופן עצמאי את לחץ הדם כדי להגביר את זרימת הדם לחלל הבין-דבעי. אז אמא, בלי לשים לב, עוזרת לתינוק. לפיכך, יש צורך לשפר את זרימת הדם ויתר לחץ דם ייעלם מעצמו.
הפרה של זרימת הדם בעורקי הרחם היא כאשר הערך של IR, PI או LMS גדול מהרגיל.
מדד הפעימה (PI) של עורקי הרחם צריך להיות בגבולות הבאים.

אינדיקטורים בעורק הרחם הימני והשמאלי עשויים להיות שונים מעט זה מזה. אם שני האינדיקטורים נמצאים בטווח הנורמלי, אז תמונה כזו אינה נחשבת לתופעה שלילית.
סטייה של פרמטרי זרימת הדם מהנורמה בשני עורקי רחם בבת אחתמצביע על הפרה של מחזור הדם של הרחם. מצב זה מצריך טיפול ספציפי – לזוז יותר (לכי באופן קבוע לשחייה או התעמלות לנשים בהריון).
הפרה של זרימת הדם בעורק רחם אחד בלבד מעידה על אסימטריה של זרימת הדם הרחמית. אם ההריון מתקדם כרגיל, והתינוק מתפתח בהתאם למונח, השליה מבצעת את תפקידיה.
עליך להיות מודע לכך שבשבועות 18-21 עלולה להיות הפרה זמנית של זרימת הדם בעורקי הרחם. תופעה זו מוסברת על ידי העובדה שהתהליך הפיזיולוגי האדפטיבי של פלישת ציטוטרופובלסטים טרם הושלם סופית. לכן, אם מתגלים חריגות בעורקי הרחם, יש לבצע אולטרסאונד דופלר שני לאחר 2-3 שבועות, כלומר. להתבונן בזרימת הדם בדינמיקה.
היחס הסיסטולי-דיאסטולי (SDO) בעורקי הרחם צריך להיות:

עורקי חבל הטבור (a. umbilicalis).כדי לקבל תוצאות אמיתיות, יש לבצע את המחקר רק בזמן שבו התינוק במנוחה, ורק כאשר קצב הלב שלו הוא בטווח של 120-160 פעימות לדקה. ואכן, מבחינה פיזיולוגית זה נקבע כך שעם עלייה בקצב הלב, יש ירידה ב-IR בעורק הטבור, ולהיפך, עם ירידה בדופק, מתרחשת עלייה ב-IR.
מדידת זרימת הדם בעורקי הטבור צריכה להתבצע כאשר האישה ההרה שוכבת על הגב! הערכה של חומרת הפרעות בזרימת דם טבורי אינה יכולה להיות אובייקטיבית כאשר האם לעתיד ממוקמת "בצד שמאל".
חבל הטבור חייב להיות בעל שני עורקים ווריד אחד. אם יש אנומליה (העורק היחיד של חבל הטבור), אז העובר עלול לסבול ממחסור בחמצן ובחומרי הזנה, עקב כך יש פיגור במסה ובגדילה שלו. אבל קורה שהעובר מסתגל לקיום כזה ואינו חווה מחסור בחומרים הדרושים. ילדים כאלה נולדים עם משקל נמוך, אבל קיימא לחלוטין. לכן, אם יש עורק טבור אחד וזרימת הדם בו אינה מופרעת, אז אין סיבה לדאגה. אך אם זרימת הדם בעורק בודד מופרעת, יש לבצע טיפול באשפוז לשיפור זרימת הדם ובמידת הצורך לידה מוקדמת (אם העובר נמצא בפיגור הרחק בהתפתחותו).
השימוש הנפוץ ביותר בהערכת אופי זרימת הדם בעורקי חבל הטבור היה מדד ההתנגדות. הקריאות בשני עורקי חבל הטבור צריכות להיות כמעט זהות.
הפרעה בזרימת הדם בחבל הטבור היא כאשר הערך של IR, PI או LMS בעורקי חבל הטבור גבוה מהרגיל.
מדד הפעימה (PI או PI) של עורקי הטבור חייב לעמוד בתקנים הבאים:

פתולוגי הוא רישום של אפס וערכים הפוכים של זרימת דם דיאסטולית. המשמעות היא שהעובר במצב קריטי.
נותרו רק 2-3 ימים מרגע הופעת הערכים ההפוכים הקבועים ועד מותו של העובר, לכן יש צורך לבצע ניתוח קיסרי בהקדם האפשרי על מנת להציל את חיי התינוק. זה אפשרי רק מהשבוע ה-28, כאשר התינוק בר-קיימא.
יחס סיסטולי-דיאסטולי (SDO) בעורקי הטבור:

אם זרימת הדם בחבל הטבור מופרעת, אז, ככלל, יש עיכוב בהתפתחות העובר. אם כעת אין עיכוב התפתחותי, וזרימת הדם בחבל הטבור מופרעת, אז מאוחר יותר, ללא טיפול, ניתן להבחין בפיגור התפתחותי של העובר.
עורק מוחי אמצעי של העובר (a. cerebri media).כשהעובר סובל, יש עלייה בערכי PI, SDO ומהירות ב-SMA.

מהירות מרבית (המכונה V max) בעורק המוח האמצעי של העובר:

יחס סיסטולי-דיאסטולי (SDO) עבור עורק המוח האמצעי:

אבי העורקים של העובר.הוא עוזב את החדר השמאלי של הלב, הולך לאורך עמוד השדרה ומסתיים בבטן התחתונה, שם אבי העורקים מתחלק לשני עורקי איליאק, המספקים אספקת דם לרגלי האדם.
ניתן לזהות סטיות בזרימת הדם של אבי העורקים רק לאחר 22-24 שבועות של הריון.
הפרעה בזרימת הדם היא הגדלת הערכים של IR, PI ו-SDO. קריטי (מדברים על מותו של העובר) נחשב רישום של ערכים נמוכים במיוחדעד להיעלמותם המוחלטת.

שינויים באבי העורקים מאפיינים את חומרת היפוקסיה עוברית תוך רחמית.


יחס סיסטולי-דיאסטולי (SDR) עבור אבי העורקים העובר:

צינור ורידי (VP).זה נחקר בהערכת דופלר מורחבת של זרימת הדם.
במהלך המחקר, יש צורך לא לקחת בחשבון אפיזודות של תנועות נשימה דמויות שיהוקים של הילד ותנועה אקטיבית.
אינדקסים משמשים להערכת הצינור הוורידי.
הקריטריון האבחוני למצב הפתולוגי של העובר הוא נוכחות של ערכי זרימת דם שליליים או אפסייםבשלב של התכווצות פרוזדורים. ערכים אפסיים או הפוכים נרשמים עם תת תזונה עוברית, מומים מולדים של הלב הימני, נטפת לא חיסונית של העובר.
גם עם זרימת דם קריטית בעורקי חבל הטבור, אך עם זרימת דם משומרת בצינור הוורידי בשלב התכווצות פרוזדורים, ניתן להאריך את ההיריון עד לזמן המיטבי ללידה.
תיאור הפרעות בזרימת הדם והטיפול בהן
תואר אחד
1 תואר- הפרה של זרימת הדם בעורקי הרחם, בעוד בחבל הטבור זרימת הדם נשארת תקינה.
רמה זו של הפרעה בזרימת הדם אינה מסוכנת לעובר.
טיפול רפואי במצב זה אינו יעיל. רופאים עדיין רושמים טיפול עם Actovegin ו-Curantil. לא לראות בהזדמנות!
למעשה, אם זרימת הדם בעורקי הרחם מופרעת, כדאי יותר פשוט ללכת באוויר הצח לעתים קרובות יותר (לנשום עמוק) + לאכול נכון + לזוז יותר (טיולים, תרגילים מיוחדים לנשים בהריון, תרגילי בוקר, יוגה, שחייה). ואל תשב שעות ליד המחשב! זה הכל טיפול.
תואר B 1- הפרה של זרימת הדם בעורקי חבל הטבור, ובעורקי הרחם המודינמיקה תקינה.
רמה זו של הפרעה בזרימת הדם מחייבת שימוש בתרופות מדללות דם כדי למנוע עיכוב התפתחותי והיפוקסיה עוברית.
במקרה זה, נקבע טיפול שמטרתו לשפר את זרימת הדם (Placenta compositum, Curantil או Trental). Actovegin נקבע כאנטי-היפוקסנט, המשפר את אספקת החמצן לעובר.
כמו כן נקבעת בדיקת דם ליכולת קרישה (קרישה). עם קרישת דם מוגברת, יש צורך ליטול תרופות מדללות דם חזקות יותר מאשר Curantil (לדוגמה, הפרין או חומר הכולל חומצה אצטילסליצילית).
דרגת ההפרה אינה מובילה למותו של העובר. יש ניטור שיטתי של אופי זרימת הדם (כל שבועיים) "בתוספת" בקרת CTG עוברי (לאחר 28 שבועות של הריון). בנוסף, הקפידו לעקוב אחר לחץ הדם באישה בהריון.
2 מעלות- הפרה בו זמנית של זרימת הדם בעורקי הרחם ובחבל הטבור, שאינה מגיעה לערכים קריטיים (כאשר זרימת הדם נשמרת בצינור הוורידי).
במצב זה, טיפול רפואי הוא חובה בבית חולים, בו ניתן מעקב מסביב לשעון של מצב העובר. כמו כן, יש צורך לעקוב אחר מצב זרימת הדם על ידי ביצוע דופלר + CTG כל יומיים.
בדרגה II הפרעות המודינמיות הן נדירות, אך ייתכנו מקרים של מוות תוך רחמי.
3 מעלות- הפרעות קריטיות בזרימת הדם בחבל הטבור עם זרימת דם שלמה או לקויה בעורקי הרחם. הפרה קריטית מובנת כרישום של זרימת דם דיאסטולית הפוכה או היעדר שלה בכלל.
דרגת הפרה III מהווה סכנה לבריאות הילד, מכיוון שבמחצית מהמקרים מתרחש מוות תוך רחמי של התינוק. לכן, כאשר מתגלה הפרעה בזרימת הדם דרגה 3, יש צורך לבצע בדחיפות ניתוח קיסרי על מנת להציל את חיי התינוק, מכיוון שבשלב זה של ההפרעה הטיפול אינו יעיל.
לידה שמרנית (טבעית) בכיתה ג' עלולה להוביל למוות סביב הלידה של הילד.
עלות אולטרסאונד דופלר במרפאה פרטית היא כ -1,200 רובל.